
CAPÍTULO
4
Cirugía de la litiasis
de la vía biliar principal:
coledocotomía
B.
MILLAT,
F.
BORIE,
F.
GUILLaN,
Ph.
HAUTERS
51
ERRNVPHGLFRVRUJ
50
L
acoledocotomÍa constituye
la
segunda vía
de
abordaje para extraer
los
cálculos
en
la
VBP.
El
material y
el
instrumental,
la
colocación
del
paciente
sobre
la
mesa
de
operaciones,
la
vía
de
abordaje y
la
organización
de
la
intervención qui-
rúrgica
son
similares a
los
de
la
colecistectomÍa y
de
la
vía transcística.
Por
consiguiente, este capítulo
es
la
continuación del capítulo anterior dedicado a
la
vía transcística.
lND1CAC10NES
La
coledocotomía
ha
sido
durante
mucho
tiempo
el
método
de
elección
para
la
desobstrucción litiásica
del
colédoco
mediante laparotomía.
En
la
cirugía
laparoscópica
su
indica-
ción
elude
contraindicaciones o
el
fracaso
de
la
vía
transcís-
tica
(v.
tabla 3.1)
[1,
2].
No
obstante,
se
requieren
dos
condiciones
de
realización
necesarias:
un
colédoco
accesible
en
el
pedículo hepático
según
las
condiciones
de
inflamación
local
y
un
colédoco
dilatado
como
mínimo
hasta
7-8
mm.
La
identificación y
la
preparación
de
la
cara
anterior
de
la
VBP
son,
en
efecto,
más
o
menos
fáciles
según
la
infiltración
grasa
y
la
inflamación
del
pedículo, a
veces
mayor
en
caso
de
cole-
cistitis
aguda.
Finalmente,
el
cirujano
debe
tener cuidado
con
el
aumento aportado por
la
visión
laparoscópica
en
la
eva-
luación
del
calibre
de
la
VBP.
EXPOS1C1ÓN
DE
LA
VBP
PED1CULAR
Se
precisa
una
buena
exposición
de
la
VBP
para
llevar
a
cabo
una
coledocotomía supraduodenal.
Las
condiciones
de
expo-
sición
son
las
mismas
que
para
la
colecistectomía
y
el
abor-
daje
transcístico
de
la
VBP.
Su
principio
consiste
en
exponer
el
pedículo
hepático,
elevando
la
cara
inferior
del
hígado
y
bajando
el
bloque duodeno-pancreático.
En
el
campo
de
la
cirugía
abierta
una
válvula maleable
retrae
el
reborde
del
hígado
hacia
arriba
mientras
que
la
mano
del
auxiliar
hace
bajar
la
primera porción
del
duodeno (fig. 4./).
Un
despren-
dimiento duodenopancreático
ayudará
a
la
exposición
de
la
cara
anterior
del
colédoco
supraduodenal, permitirá palpar
el
colédoco
en
la
totalidad
de
su
trayecto yfacilitará
las
manio-
bras
de
la
coledoscopia.
En
la
cirugía
laparoscópica
el
descenso
del
duodeno por
un
instrumento introducido
en
el
trocar
epi-
gástrico
procura
una
excelente
exposición
a
la
condición
de
ejercer
una
contratracción
sobre
el
hígado
mantenido
hacia
arriba.
Para
obtener
esta
elevación
hepática
sin
inmovilizar
un
trocar
se
ha
propuesto
suspender
el
hígado
con
la
ayuda
del
Cirugía
de
la litiasis
de
la vía biliar principal
ligamento redondo.
Esta
suspensión
se
lleva
a
cabo
con
la
ayuda
de
un
hilo
de
sutura
ensartado
en
una
aguja
recta,
intro-
ducido por
vía
percutánea
y
colocado
lo
más
cerca
posible
del
apéndice
xifoides.
El
hilo
de
sutura
se
anuda
en
el
exterior
de
la
pared
abdominal.
La
resección
de
la
cara
anterior
de
la
vía
biliar principal
debe
realizarse
aproximadamente a
unos
2
cm
de
manera
que
no
se
vea
obstaculizada
por
el
peritoneo
pedi-
cular
durante
el
cierre
(fig. 4.2).
Esta
resección
se
efectúa
con
tijeras o
cuidadosamente
con
gancho
coagulador.
Incluso
si
la
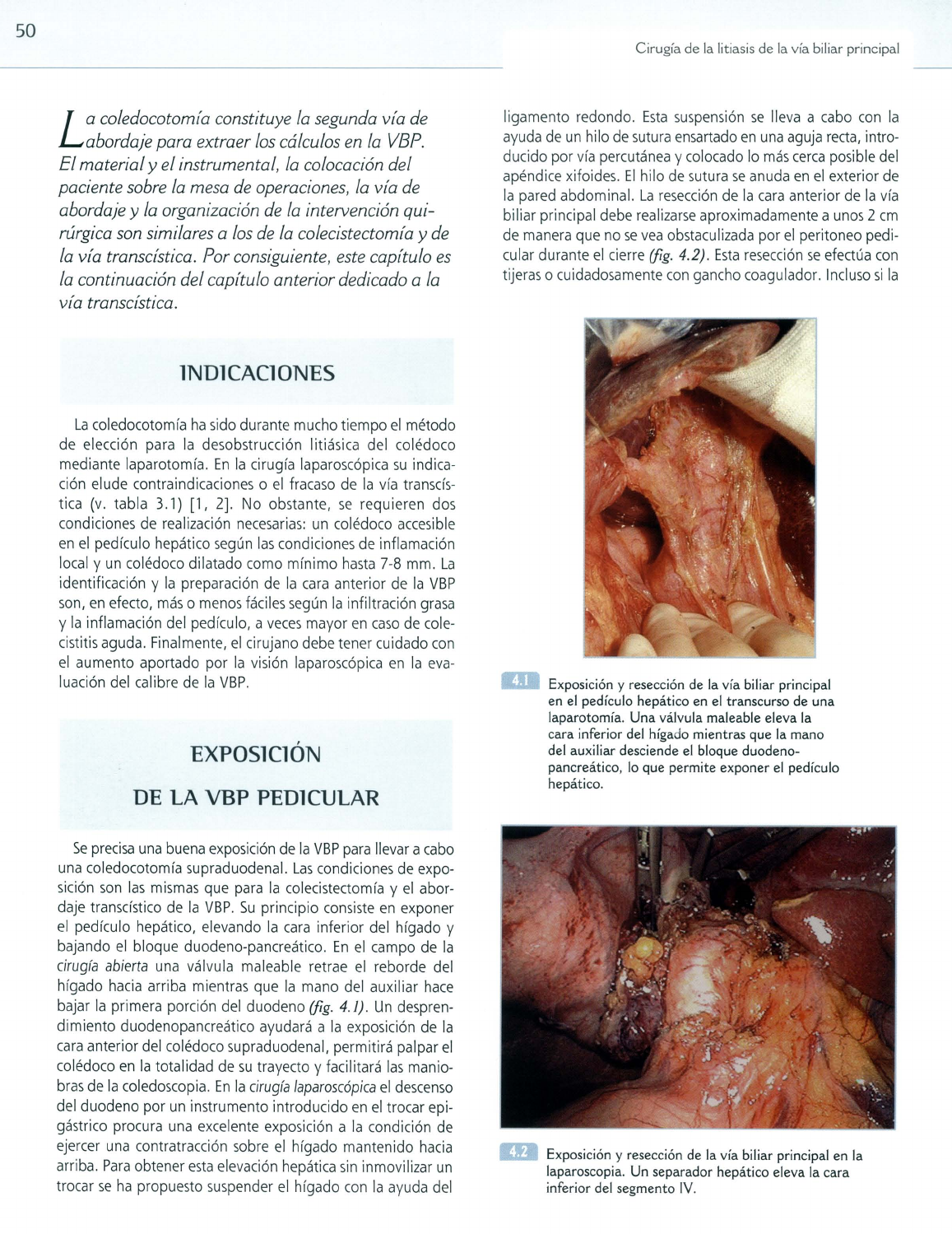
Exposición yresección de la vía biliar principal
en
el
pedículo hepático en
el
transcurso de
una
laparotomía. Una válvula maleable eleva la
cara
inferior del hígado mientras que la mano
del auxiliar desciende
el
bloque duodeno-
pancreático,
lo
que permite exponer
el
pedículo
hepático.
Exposición yresección de la vía biliar principal
en
la
laparoscopia. Un separador hepático eleva la
cara
inferior del segmento
IV.
52
booksmedicos.org
TÉCNICA
DE
LA COLEDOCOTOMíA
norma
es
actuar
con
prudencia
en
toda
electrocoagulación
cerca
de
la
pared
biliar
es
indispensable
tener
una
visión
clara
y
no
hemorrágica
de
la
pared
antes
de
abrir
el
colédoco
o
el
conducto
hepático
común.
TÉCN1CA
DE
LA
COLEDOCOTOMiA
Recomendaciones para la coledocotomía
•
Evitar
cualquier
lesión
de
la
pared
biliar
posterior
a
la
abertura
del
colédoco.
•
Toda
coledocotomía
debe
ser
inferior
a
la
mitad
de
la
circunfe-
rencia
total
de
la
vía
biliar.
•
Debe
prestarse
atención
a
la
isquemia
secundaria
de
la
pared
biliar.
•
No
deben
realizarse
extracciones
"a
la
fuerza»
de
cálculos
grandes.
•
La
coledocoscopia
es
un
instrumento
diagnóstico
y
terapéutico
ineludible
para
la
vía
de
abordaje
por
coledocotomía.
•
Las
indicaciones
del
drenaje
biliar
externo
postoperatorio
pue-
den
reducirse.
La
presencia
de
un
drenaje
biliar
externo
post-
operatorio
justifica
una
vigilancia
específica.
•
La
extracción
prematura
del
drenaje
es
la
complicación
más
grave
(reintervención
quirúrgica).
Abertura del colédoco
La
abertura
de
la
VBP
puede
realizarse
con
tijeras
o
con
bisturí
de
lámina
retráctil.
La
abertura
de
la
vía
biliar
puede
consistir
en
una
coledocotomía
propiamente
dicha
si
la
resección
se
efectúa
en
posición
supraduodenal,
o
una
hepatotomía
si
se
lleva
a
cabo
más
proximal
mente
en
el
pedículo,
anivelo
por
encima
de
la
desembocadura
del
conducto
cístico
(fig. 4.3).
La
elección
de
la
orientación
de
la
incisión
en
relación
con
el
eje
de
la
vía
biliar,
vertical
o
transversal.
es
controvertida.
La
coledocotomía
hori-
zontal
respeta
mejor
la
distribución
de
las
ramificaciones
vascu-
lares
de
la
pared.
No
debe
sobrepasar
más
de
la
mitad
de
la
circunferencia
total
y
puede,
por
consiguiente,
plantear
proble-
mas
de
extracción
en
caso
de
un
cálculo
voluminoso.
La
coledo-
cotomía
vertical
interrumpe
las
ramificaciones
vasculares
que
se
distribuyen
en
la
pared,
expone
a
un
riesgo
de
estenosis
en
caso
de
VBP
fina,
pero
puede
agrandarse
según
las
necesidades.
En
la
práctica,
si
la
VBP
se
halla
dilatada,
lo
que
sucede
con
frecuencia
en
las
indicaciones
de
la
coledocotomía,
la
orientación
de
la
inci-
sión
no
tiene
probablemente
ninguna
relevancia.
Las
reglas
que
deben
respetarse,
y
que
garantizan
la
calidad
del
cierre
posterior
y
la
prevención
del
riesgo
de
estenosis
secundaria,
son:
-
Evitar
cualquier
lesión
de
la
pared
biliar
posterior
sobre
todo
si
utiliza
un
bisturí
con
lámina retráctil.
-
No
sobrepasar
más
de
la
mitad
de
la
circunferencia
total
de
la
vía
biliar
si
se
realiza
una
incisión
horizontal.
-
No
realizar
una
resección
excesiva
de
las
paredes
de
la
vía
biliar
para
evitar cualquier
riesgo
de
isquemia
secundaria,
en
caso
de
una
incisión
vertical.
-
No
llevar a
cabo
una
coledocotomía
vertical
si
el
calibre
de
la
vía
biliar
se
encuentra
dentro
de
los
límites
de
la
nor-
malidad.
-Agrandar quirúrgicamente
la
coledocotomía
según
el
caso
en
función
del
calibre
de
los
cálculos
que
deben
extraerse
y
no
asumir
el
riesgo
de
desgarro
de
los
ángulos
de
inci-
sión
para
la
extracción
«a
la
fuerza»
de
un
cálculo
grande.
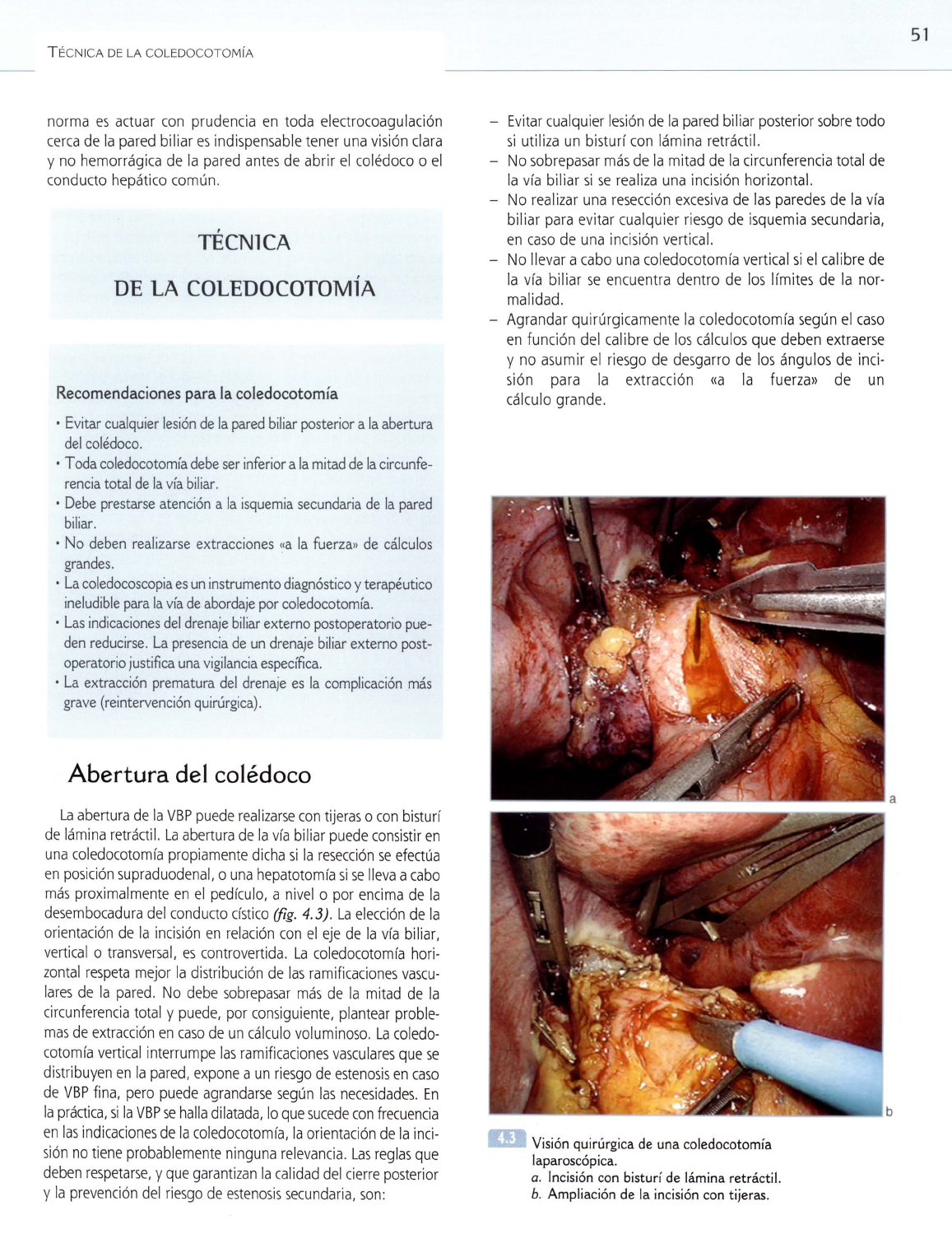
11I
Visión quirúrgica de
una
coledocotomía
laparoscópica.
a.
Incisión con bisturí de lámina retráctil.
b.
Ampliación de la incisión con tijeras.
51
53
扯潫獭敤楣潳牧
52
Extracción de los cálculos
Sea
cual
sea
el
abordaje quirúrgico (laparotomía o
lapa-
roscopia),
las
condiciones
de
extracción
de
los
cálculos
son
muy
variables.
La
salida
espontánea
del
o
de
los
cálculos
es
po-
sible
desde
que
se
practica
una
VBP
bajo
tensión
después
de
inyectar
el
agente
de
contraste
(fig. 4.4),
lo
que
significa
que
debe
estarse
muy
atento a
esta
maniobra
para
evitar
una
pér-
dida intraperitoneal
de
los
cálculos,
en
particular durante
la
exploración
laparoscópica.
Los
cálculos
pueden
salir
por
pre-
sión
con
maniobras
externas
aplicadas
con
un
instrumento
suave
sobre
la
cara
anterior
de
la
vía
biliar
de
abajo
aarriba.
Este
método
se
aconseja
si
los
cálculos
son
móviles
en
la
BI
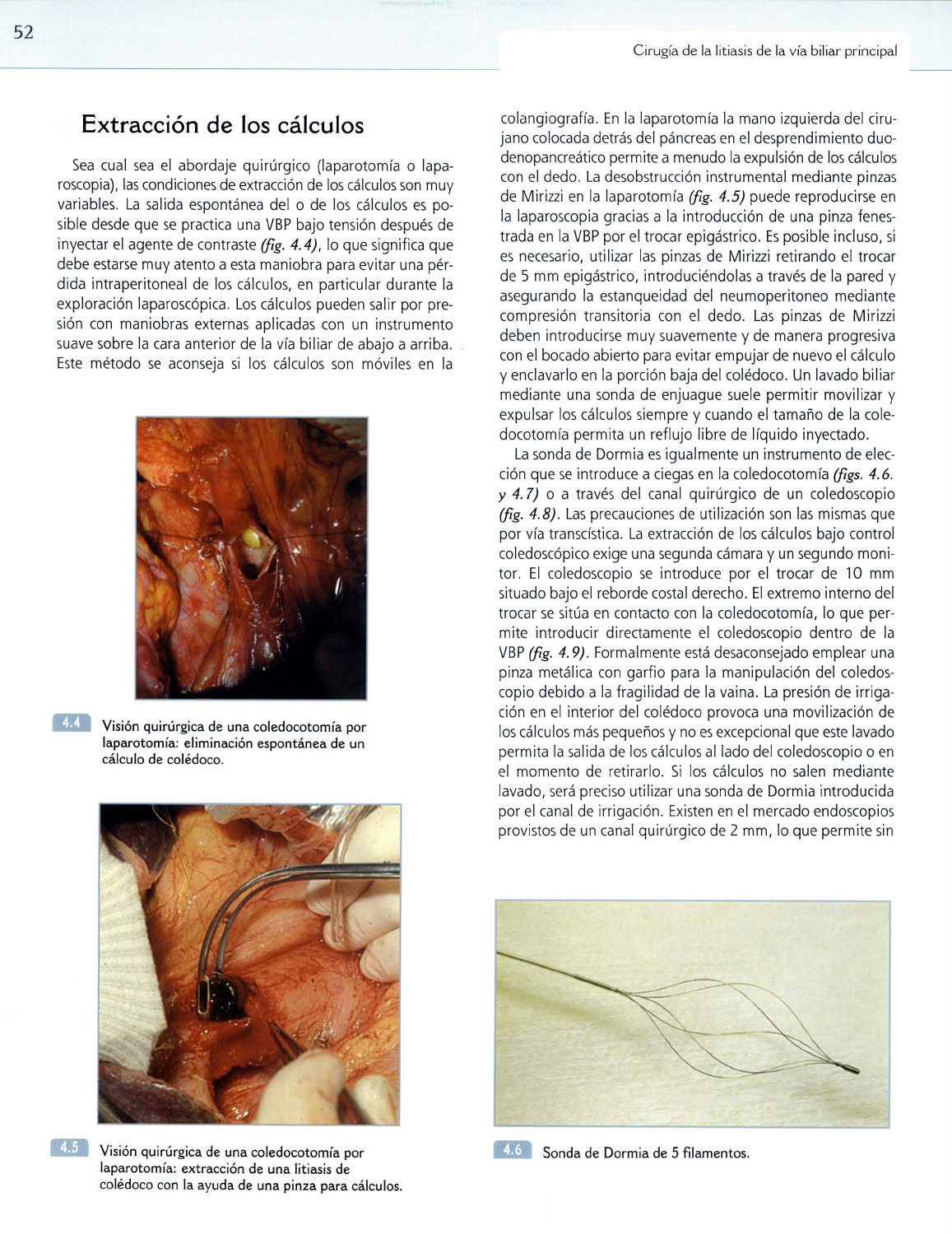
Visión quirúrgica de
una
coledocotomía por
laparotomía: eliminación espontánea de un
cálculo de colédoco.
..
Visión quirúrgica de una coledocotomía por
laparotomía: extracción de
una
litiasis de
colédoco con la ayuda de
una
pinza para cálculos.
Cirugía
de
la
litiasis
de
la
vía biliar principal
colangiografía.
En
la
laparotomía
la
mano
izquierda
del
ciru-
jano
colocada
detrás
del
páncreas
en
el
desprendimiento
duo-
denopancreático
permite
a
menudo
la
expulsión
de
los
cálculos
con
el
dedo.
La
desobstrucción
instrumental mediante
pinzas
de
Mirizzi
en
la
laparotomía
(fig.
4.5)
puede
reproducirse
en
la
laparoscopia
gracias
a
la
introducción
de
una
pinza
fenes-
trada
en
la
VBP
por
el
trocar epigástrico.
Es
posible
incluso,
si
es
necesario,
utilizar
las
pinzas
de
Mirizzi retirando
el
trocar
de
5
mm
epigástrico, introduciéndolas a
través
de
la
pared
y
asegurando
la
estanqueidad
del
neumoperitoneo mediante
compresión transitoria
con
el
dedo.
Las
pinzas
de
Mirizzi
deben
introducirse
muy
suavemente
y
de
manera
progresiva
ton
el
bocado
abierto
para
evitar empujar
de
nuevo
el
cálculo
yenclavarlo
en
la
porción
baja
del
colédoco.
Un
lavado
biliar
mediante
una
sonda
de
enjuague
suele
permitir movilizar y
expulsar
los
cálculos
siempre
y
cuando
el
tamaño
de
la
cole-
docotomía permita
un
reflujo libre
de
líquido inyectado.
La
sonda
de
Dormia
es
igualmente
un
instrumento
de
elec-
ción
que
se
introduce a
ciegas
en
la
coledocotomía (figs. 4.6.
y4.7) o a
través
del
canal
quirúrgico
de
un
coledoscopio
(fig.
4.8).
Las
precauciones
de
utilización
son
las
mismas
que
por
vía
transcística.
La
extracción
de
los
cálculos
bajo control
coledoscópico
exige
una
segunda
cámara
y
un
segundo
moni-
tor.
El
coledoscopio
se
introduce por
el
trocar
de
10
mm
situado
bajo
el
reborde
costal
derecho.
El
extremo interno
del
trocar
se
sitúa
en
contacto
con
la
coledocotomía,
lo
que
per-
mite introducir directamente
el
coledoscopio
dentro
de
la
VBP
(fig. 4.9).
Formalmente
está
desaconsejado
emplear
una
pinza
metálica
con
garfio
para
la
manipulación
del
coledos-
copio debido a
la
fragilidad
de
la
vaina.
La
presión
de
irriga-
ción
en
el
interior
del
colédoco
provoca
una
movilización
de
los
cálculos
más
pequeños
y
no
es
excepcional
que
este
lavado
permita
la
salida
de
los
cálculos
aliado
del
coledoscopio o
en
el
momento
de
retirarlo.
Si
los
cálculos
no
salen
mediante
lavado,
será
preciso
utilizar
una
sonda
de
Dormia
introducida
por
el
canal
de
irrigación.
Existen
en
el
mercado
endoscopios
provistos
de
un
canal
quirúrgico
de
2
mm,
lo
que
permite
sin
11I
Sonda de Dormia de 5filamentos.
54
扯潫獭敤楣潳牧
TÉCNICA
DE
LA
COLEDOCOTOMíA
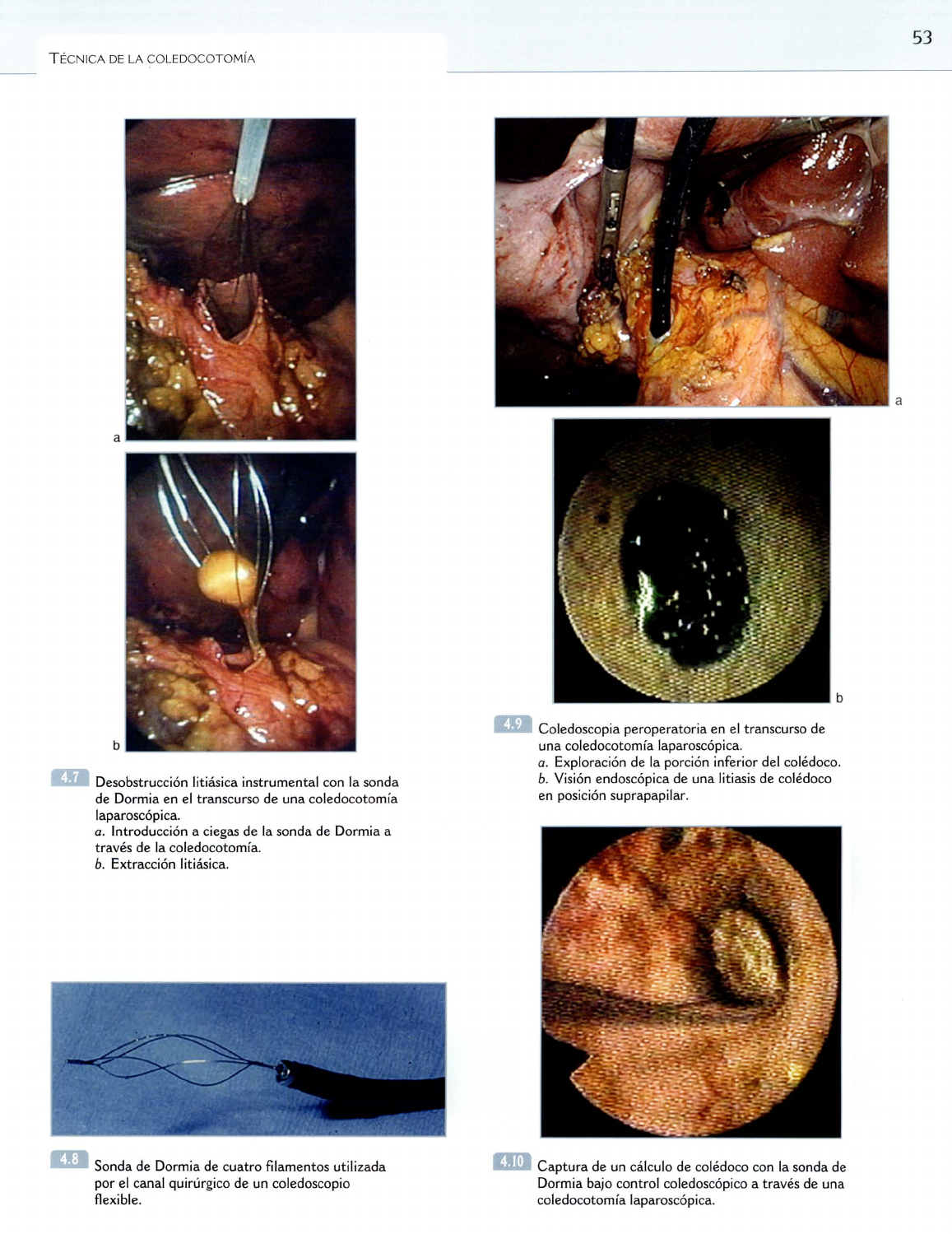
IEII Desobstrucción litiásica instrumental con la sonda
de Dormia en
el
transcurso de una coledocotomía
laparoscópica.
Q.
Introducción aciegas de la sonda de Dormia a
través de
la
coledocotomía.
b.
Extracción litiásica .
.a
Sonda de Dormia de cuatro filamentos utilizada
por
el
canal quirúrgico de un coledoscopio
flexible.
lID
Coledoscopia peroperatoria en
el
transcurso de
una coledocotomía laparoscópica.
Q.
Exploración de la porción inferior del colédoco.
b.
Visión endoscópica de una litiasis de colédoco
en posición suprapapilar.
lIlI
Captura
de un cálculo de colédoco con la sonda de
Dormia bajo control coledoscópico através de una
coledocotomía laparoscópica.
a
53
55
扯潫獭敤楣潳牧
54
dificultad
hacer
pasar
una
sonda
de
Dormia
conservando
un
buen
caudal
de
irrigación.
Con
la
ayuda
combinada
de
movi·
mientos
de
rotación
del
coledocoscopio
sobre
sí
mismo
y
del
dispositivo
de
soporte,
el
cirujano
consigue
visualizar
el
cál·
culo
que
desea
asir
(fig.
4.10).
El
segundo
auxiliar introduce
la
sonda
de
Dormia
dentro
del
canal
quirúrgico y
se
hace
des-
cender
por debajo
del
cálculo,
con
la
cesta
abierta
y
bajo
con-
trol
visual.
Pueden
emplearse
dos
métodos
para
coger
el
cálculo:
la
retirada
de
la
sonda
con
cesta
a
la
que
se
imprimen
pequeños
movimientos
de
torsión
sobre
su
eje,
o
la
retirada
Cirugía de
la
litiasis de
la
vía biliar principal
en
«monobloque»
de
la
sonda
y
del
coledocoscopio.
El
cierre
de
la
cesta
que
aprisiona
el
cálculo
se
efectúa
bajo
control
visual
y
el
conjunto
endoscopio·sonda
se
hace
retroceder
bajo
control
laparoscópico
hasta
que
se
ve
salir
el
extremo
de
la
sonda
de
Dormia,
que
contiene
el
cálculo.
Se
recomienda
lIe·
var
a
cabo
la
maniobra
tantas
veces
como
sea
necesario.
En
la
desobstrucción
se
puede
emplear
igualmente
una
sonda
con
balón
de
tipo
Fogarty
introducida a
ciegas
y a
cielo
abierto (fig.
4.11)
o
por
laparoscopia
(fig.
4.12).
No
obstante,
conviene
estar
atentos
para
prevenir
la
migración
de
los
cál·
culos
en
las
vías
biliares
altas
por
cualquier
método
de
obs-
trucción transitoria (fig.
4.13).
Las
maniobras
de
extracción
deben
evitar fragmentar
los
cálculos,
lo
que
puede
ser
difícil
en
caso
de
cálculos
friables,
y
enclavarlos
en
la
porción
baja
del
colédoco
o
el
receso
papilar.
Por
consiguiente,
no
es
pre·
ciso
descender
a
ciegas
en
la
vía
biliar
sin
asegurarse
de
ante·
mano
que
no
implican
un
riesgo
de
empujar ybloquear
el
cálculo
en
la
parte
baja
del
colédoco.
En
caso
de
una
litiasis
enclavada
un
método
interesante,
pero
no
siempre
disponi·
ble,
consiste
en
fragmentar
el
cálculo
bajo
control
coledo·
coscópico
mediante
litotricia endoluminal
de
contacto
hidro·
electrolítico o
con
láser
pulsado
[3].
La
sonda
de
litotricia
se
colocará
en
contacto
con
el
cálculo,
evitando cualquier
con-
tacto
con
la
pared
biliar debido
al
riesgo
de
hemobilia o
de
perforación.
En
ausencia
de
litotricia
se
podrá
optar
entre
la
conversión
con
un
abordaje
transduodenal
de
la
papila o
la
esfinterotomía
endoscópica
postoperatoria.
Las
dificultades
con
que
tropieza
el
cirujano
serán
las
mismas
para
el
endoscopista,
con
riesgo
de
fracaso
y
de
reintervención
para
el
paciente.
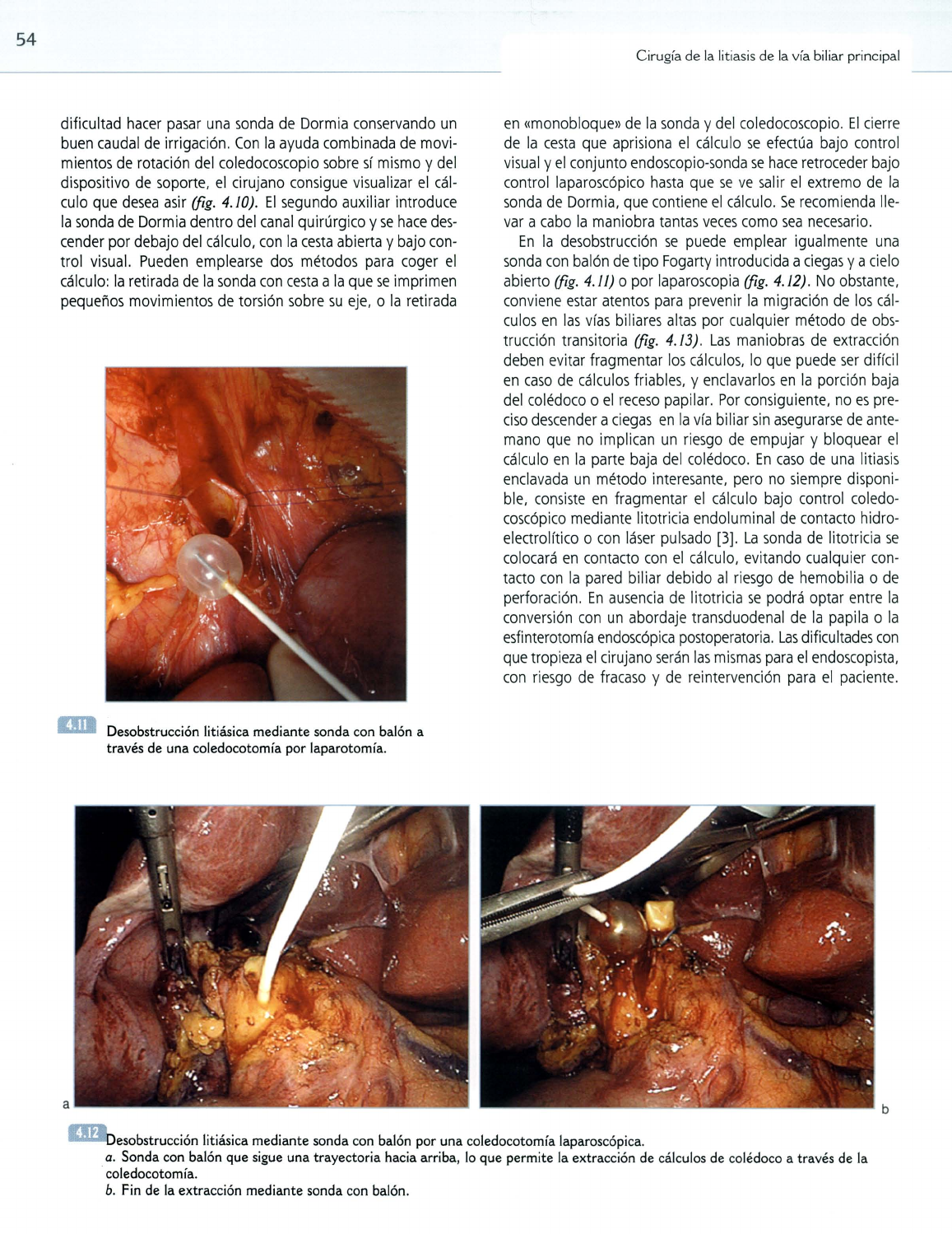
11II Desobstrucción litiásica mediante sonda con balón a
través de una coledocotomía por laparotomía.
ab
esobstrucción litiásica mediante sonda con balón por una coledocotomía laparoscópica.
a.
Sonda con balón que sigue una trayectoria hacia arriba,
lo
que permite la extracción de cálculos de colédoco através de la
.coledocotomía.
b.
Fin de la extracción mediante sonda con balón. 56
扯潫獭敤楣潳牧
TÉCNICA
DE
LA
COLEDOCOTOMíA
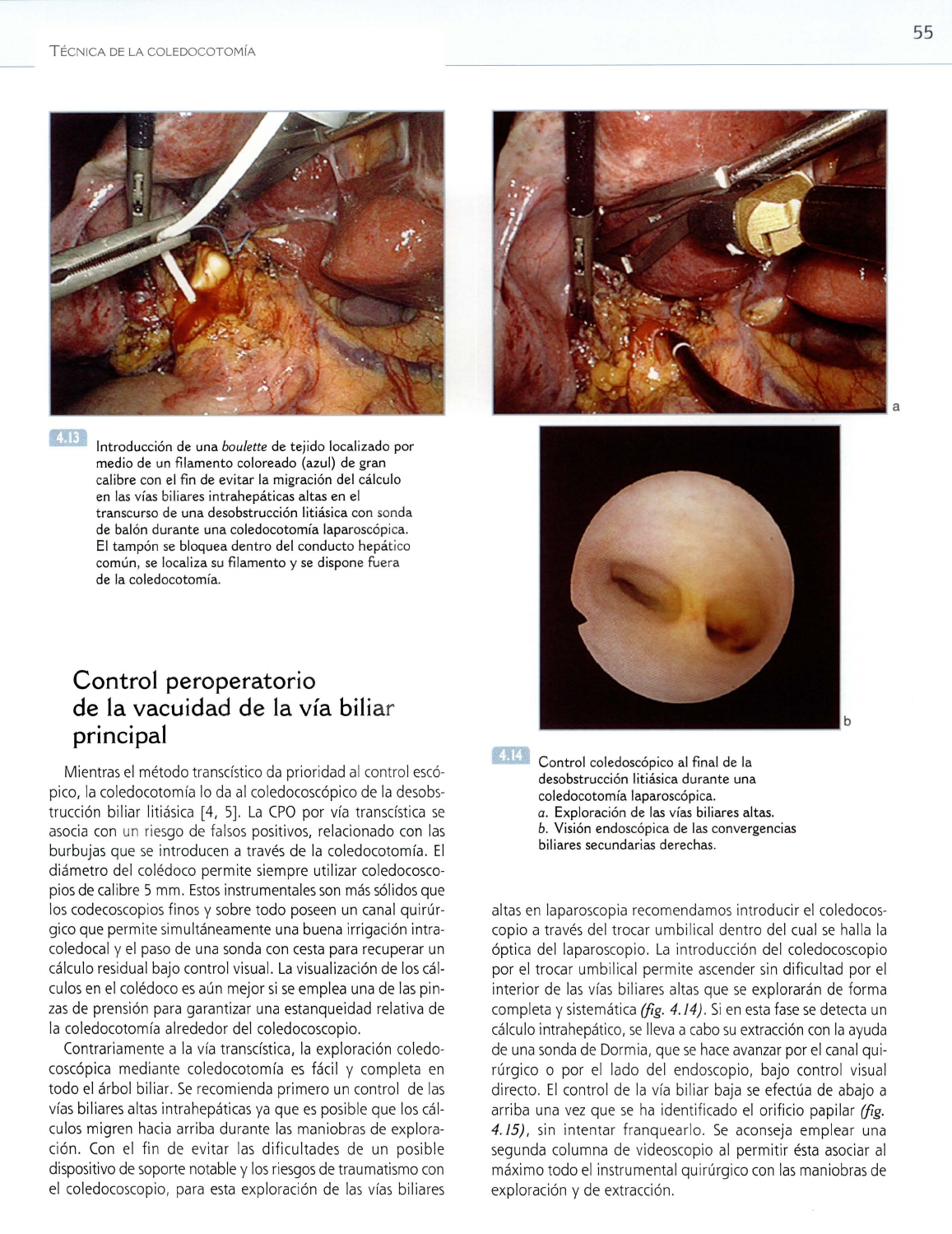
Introducción de una boulette de tejido localizado por
medio de un filamento coloreado (azul) de gran
calibre con
el
fin
de evitar
la
migración del cálculo
en
las
vías biliares intrahepáticas altas en
el
transcurso de
una
desobstrucción litiásica con sonda
de balón durante
una
coledocotomía laparoscópica.
El
tampón se bloquea dentro del conducto hepático
común, se localiza
su
filamento yse dispone fuera
de la coledocotomía.
Control peroperatorio
de la vacuidad de la vía biliar
principal
Mientras
el
método
transcístico
da
prioridad
al
control
escó-
pico,
la
coledocotomía
lo
da
al
coledocoscópico
de
la
desobs-
trucción biliar
litiásica
[4,
5].
La
CPO
por
vía
transcística
se
asocia
con
un
riesgo
de
falsos
positivos,
relacionado
con
las
burbujas
que
se
introducen a
través
de
la
coledocotomía.
El
diámetro
del
colédoco
permite
siempre
utilizar
coledocosco-
pios
de
calibre
5
mm.
Estos
instrumentales
son
más
sólidos
que
los
codecoscopios
finos
y
sobre
todo
poseen
un
canal
quirúr-
gico
que
permite
simultáneamente
una
buena
irrigación
intra-
coledocal
y
el
paso
de
una
sonda
con
cesta
para
recuperar
un
cálculo
residual
bajo
control
visual.
La
visualización
de
los
cál-
culos
en
el
colédoco
es
aún
mejor
si
se
emplea
una
de
las
pin-
zas
de
prensión
para
garantizar
una
estanqueidad
relativa
de
la
coledocotomía
alrededor
del
coledocoscopio.
Contrariamente
a
la
vía
transcística,
la
exploración
coledo-
coscópica
mediante
coledocotomía
es
fácil
y
completa
en
todo
el
árbol
biliar.
Se
recomienda
primero
un
control
de
las
vías
biliares
altas
intrahepáticas
ya
que
es
posible
que
los
cál-
culos
migren
hacia
arriba
durante
las
maniobras
de
explora-
ción.
Con
el
fin
de
evitar
las
dificultades
de
un
posible
dispositivo
de
soporte
notable
y
los
riesgos
de
traumatismo
con
el
coledocoscopio,
para
esta
exploración
de
las
vías
biliares
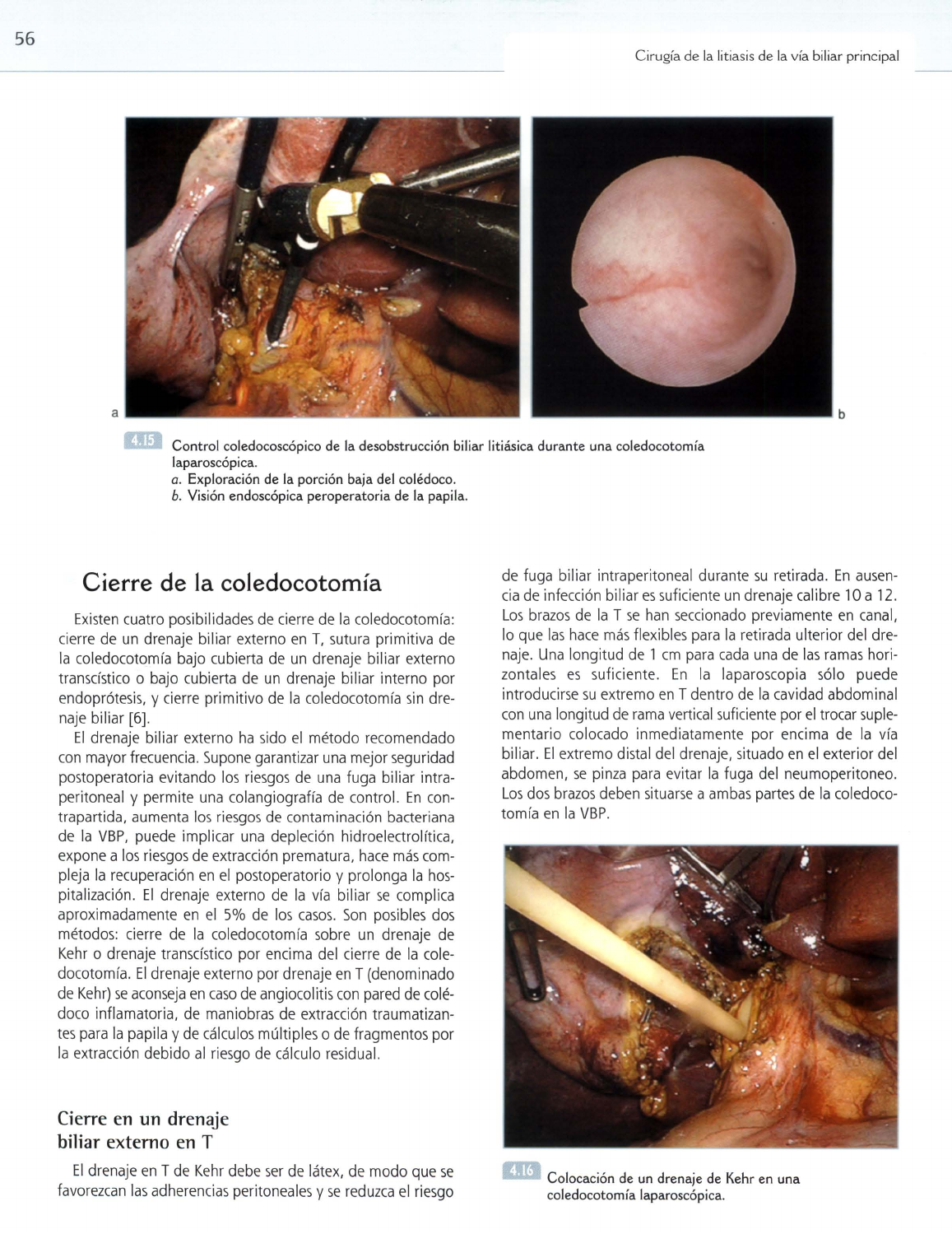
Control coledoscópico
al
final de
la
desobstrucción litiásica durante
una
coledocotomía laparoscópica.
a.
Exploración de
las
vías biliares altas.
b.
Visión endoscópica de
las
convergencias
biliares secundarias derechas.
altas
en
laparoscopia
recomendamos
introducir
el
coledocos-
copio
a
través
del
trocar umbilical dentro
del
cual
se
halla
la
óptica
del
laparoscopio.
La
introducción
del
coledocoscopio
por
el
trocar umbilical permite
ascender
sin
dificultad
por
el
interior
de
las
vías
biliares
altas
que
se
explorarán
de
forma
completa
y
sistemática
(fig. 4.14).
Si
en
esta
fase
se
detecta
un
cálculo
intrahepático,
se
lleva
a
cabo
su
extracción
con
la
ayuda
de
una
sonda
de
Dormia,
que
se
hace
avanzar
por
el
canal
qui-
rúrgico opor
el
lado
del
endoscopio,
bajo
control
visual
directo.
El
control
de
la
vía
biliar
baja
se
efectúa
de
abajo
a
arriba
una
vez
que
se
ha
identificado
el
orificio papilar
(fig.
4.15),
sin
intentar franquearlo.
Se
aconseja
emplear
una
segunda
columna
de
videoscopio
al
permitir
ésta
asociar
al
máximo
todo
el
instrumental quirúrgico
con
las
maniobras
de
exploración y
de
extracción.
a
55
57
扯潫獭敤楣潳牧
56 Cirugía de
la
litiasis de
la
vía biliar principal
a
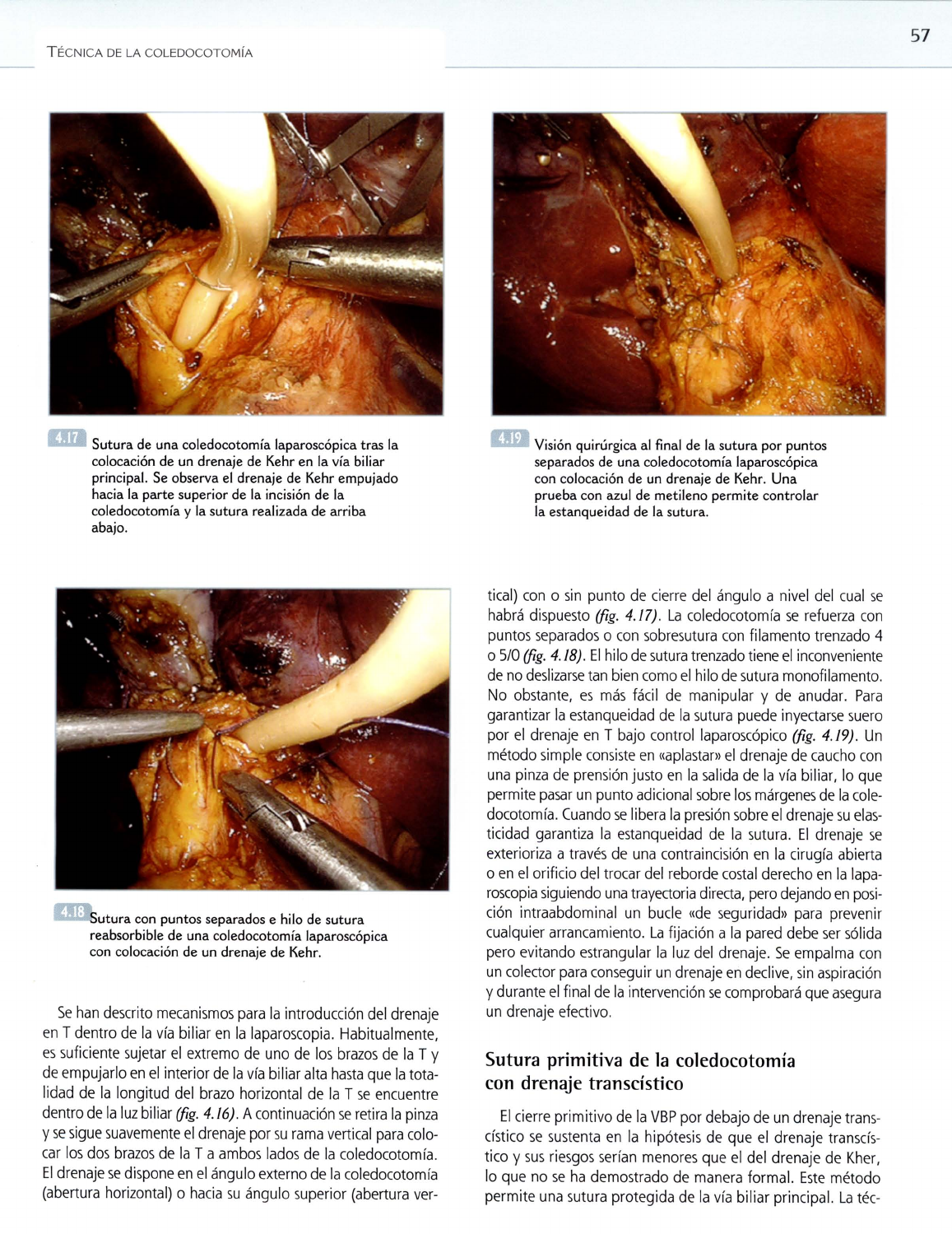
Control coledocoscópico de la desobstrucción biliar litiásica durante una coledocotomía
laparoscópica.
a. Exploración de la porción baja del colédoco.
b.
Visión endoscópica peroperatoria de la papila.
b
Cierre de la coledocotomía
Existen
cuatro
posibilidades
de
cierre
de
la
coledocotomía:
cierre
de
un
drenaje biliar externo
en
T,
sutura
primitiva
de
la
coledocotomía
bajo
cubierta
de
un
drenaje
biliar externo
transcístico
obajo
cubierta
de
un
drenaje biliar interno por
endoprótesis,
y
cierre
primitivo
de
la
coledocotomía
sin
dre-
naje
biliar [6].
El
drenaje biliar externo
ha
sido
el
método
recomendado
con
mayor
frecuencia.
Supone
garantizar
una
mejor
seguridad
postoperatoria evitando
los
riesgos
de
una
fuga
biliar intra-
peritoneal ypermite
una
colangiografía
de
control.
En
con-
trapartida,
aumenta
los
riesgos
de
contaminación
bacteriana
de
la
VBP,
puede
implicar
una
depleción hidroelectrolítica,
expone
a
los
riesgos
de
extracción
prematura,
hace
más
com-
pleja
la
recuperación
en
el
postoperatorio yprolonga
la
hos-
pitalización.
El
drenaje externo
de
la
vía
biliar
se
complica
aproximadamente
en
el
5%
de
los
casos.
Son
posibles
dos
métodos:
cierre
de
la
coledocotomía
sobre
un
drenaje
de
Kehr
o
drenaje
transcístico
por
encima
del
cierre
de
la
cole-
docotomía.
El
drenaje
externo por
drenaje
en
T(denominado
de
Kehr)
se
aconseja
en
caso
de
angiocolitis
con
pared
de
colé-
doco
inflamatoria,
de
maniobras
de
extracción
traumatizan-
tes
para
la
papila y
de
cálculos
múltiples o
de
fragmentos por
la
extracción
debido
al
riesgo
de
cálculo
residual.
Cierre en un drenaje
biliar externo en T
El
drenaje
en
T
de
Kehr
debe
ser
de
látex,
de
modo
que
se
favorezcan
las
adherencias
peritoneales y
se
reduzca
el
riesgo
de
fuga
biliar intraperitoneal durante
su
retirada.
En
ausen-
cia
de
infección biliar
es
suficiente
un
drenaje
calibre
10
a
12.
Los
brazos
de
la
T
se
han
seccionado
previamente
en
canal,
lo
que
las
hace
más
flexibles
para
la
retirada ulterior
del
dre-
naje.
Una
longitud
de
1
cm
para
cada
una
de
las
ramas
hori-
zontales
es
suficiente.
En
la
laparoscopia
sólo
puede
introducirse
su
extremo
en
Tdentro
de
la
cavidad
abdominal
con
una
longitud
de
rama
vertical
suficiente
por
el
trocar
suple-
mentario colocado inmediatamente por
encima
de
la
vía
biliar.
El
extremo
distal
del
drenaje,
situado
en
el
exterior
del
abdomen,
se
pinza
para
evitar
la
fuga
del
neumoperitoneo.
Los
dos
brazos
deben
situarse
a
ambas
partes
de
la
coledoco-
tomía
en
la
VBP.
ID
Colocación de un drenaje de Kehr en una
coledocotomía laparoscópica.
58
扯潫獭敤楣潳牧
TÉCNICA
DE
LA
COLEDOCOTOMíA
Sutura de una coledocotomía laparoscópica tras
la
colocación de un drenaje de Kehr en la vía biliar
principal. Se observa
el
drenaje de Kehr empujado
hacia la parte superior de la incisión de la
coledocotomía yla sutura realizada de arriba
abajo.
utura con puntos separados ehilo de sutura
reabsorbible de una coledocotomía laparoscópica
con colocación de un drenaje de Kehr.
Se
han
descrito
mecanismos
para
la
introducción
del
drenaje
en
Tdentro
de
la
vía
biliar
en
la
laparoscopia.
Habitualmente,
es
suficiente
sujetar
el
extremo
de
uno
de
los
brazos
de
la
T y
de
empujarlo
en
el
interior
de
la
vía
biliar
alta
hasta
que
la
tota-
lidad
de
la
longitud
del
brazo
horizontal
de
la
T
se
encuentre
dentro
de
la
luz
biliar
(fig.
4.16).
A
continuación
se
retira
la
pinza
y
se
sigue
suavemente
el
drenaje
por
su
rama
vertical
para
colo-
car
los
dos
brazos
de
la
T a
ambos
lados
de
la
coledocotomía.
El
drenaje
se
dispone
en
el
ángulo
externo
de
la
coledocotomía
(abertura
horizontal)
o
hacia
su
ángulo
superior
(abertura
ver-
Visión quirúrgica
al
final de la sutura por puntos
separados de una coledocotomía laparoscópica
con colocación de
un
drenaje de Kehr. Una
prueba con azul de metileno permite controlar
la
estanqueidad de la sutura.
tical)
con
o
sin
punto
de
cierre
del
ángulo
a
nivel
del
cual
se
habrá
dispuesto
(fig.
4.17).
La
coledocotomía
se
refuerza
con
puntos
separados
o
con
sobresutura
con
filamento
trenzado
4
o
5/0
(fig.
4.18).
El
hilo
de
sutura
trenzado
tiene
el
inconveniente
de
no
deslizarse
tan
bien
como
el
hilo
de
sutura
monofilamento.
No
obstante,
es
más
fácil
de
manipular y
de
anudar.
Para
garantizar
la
estanqueidad
de
la
sutura
puede
inyedarse
suero
por
el
drenaje
en
T
bajo
control
laparoscópico
(fig.
4.19).
Un
método
simple
consiste
en
«aplastan>
el
drenaje
de
caucho
con
una
pinza
de
prensión
justo
en
la
salida
de
la
vía
biliar,
lo
que
permite
pasar
un
punto
adicional
sobre
los
márgenes
de
la
cole-
docotomía.
Cuando
se
libera
la
presión
sobre
el
drenaje
su
elas-
ticidad
garantiza
la
estanqueidad
de
la
sutura.
El
drenaje
se
exterioriza
a
través
de
una
contraincisión
en
la
cirugía
abierta
o
en
el
orificio
del
trocar
del
reborde
costal
derecho
en
la
lapa-
roscopia
siguiendo
una
trayedoria
direda,
pero
dejando
en
posi-
ción
intraabdominal
un
bucle
«de
seguridad»
para
prevenir
cualquier
arrancamiento.
La
fijación a
la
pared
debe
ser
sólida
pero
evitando
estrangular
la
luz
del
drenaje.
Se
empalma
con
un
coledor
para
conseguir
un
drenaje
en
declive,
sin
aspiración
y
durante
el
final
de
la
intervención
se
comprobará
que
asegura
un
drenaje
efedivo.
Sutura primitiva de
la
co1edocotomia
con drenaje transcistico
El
cierre
primitivo
de
la
VBP
por
debajo
de
un
drenaje
trans-
cístico
se
sustenta
en
la
hipótesis
de
que
el
drenaje
transcís-
tico y
sus
riesgos
serían
menores
que
el
del
drenaje
de
Kher,
lo
que
no
se
ha
demostrado
de
manera
formal.
Este
método
permite
una
sutura
protegida
de
la
vía
biliar principal.
La
téc-
57
59
扯潫獭敤楣潳牧
58
nica
de
colocación
de
un
drenaje
transcístico
se
describe
en
el
capítulo
3.
Una
prueba
con
azul
de
metileno permite igual-
mente
evaluar
la
estanqueidad
de
la
sutura.
El
drenaje
se
suelda
con
el
muñón
cístico
de
manera
estanca
con
un
hilo
de
sutura
de
reabsorción
rápida
y
de
pequeño
calibre.
Una
fija-
ción
demasiado
sólida
obligaría adiferir
la
ablación
más
allá
de
las
demoras
habituales.
Los
cuidados
y
la
vigilancia
post-
operatorios
de
un
drenaje
de
Kehr
y
de
un
drenaje
transcís-
tico
son
los
mismos.
Este
método
combina,
en
efecto,
los
ries-
gos
de
una
sutura
del
colédoco
y
los
inconvenientes
del
drenaje
biliar
externo.
Sutura primitiva de
la
vía biliar
sin drenaje biliar
[7]
Se
preconiza
un
cierre
primitivo
de
la
coledocotomía
si
la
pared
del
colédoco
es
de
buena
calidad
y
si
se
tiene
la
certeza
de
haberse
logrado
una
vacuidad
completa
de
la
vía
biliar
prin-
cipal.
sin
traumatismo
de
la
papila.
La
sutura
en
la
coledo-
cotomía
no
tiene
particularidades
técnicas.
Puede
realizarse
con
puntos
de
sutura
separados
o
mediante
una
sobresutura,
con
hilo
de
sutura
monofilamento o
trenzado
reabsorbible
5/0.
Bajo
laparoscopia
los
extremos
de
la
sobresutura
se
anudan
en
posición
endocorpórea,
o
bien
se
bloquean
conr
pequeños
clips
reabsorbibles.
Es
posible
controlar
la
estanqueidad
de
la
sutura
y
la
vacuidad
de
la
vía
biliar inyectando
un
agente
de
contraste
al
que
se
añade
azul
de
metileno
por
el
muñón
cís-
tico,
como
en
la
colangiografía
clásica.
Si
la
sutura
es
estanca
y
si
se
cumplen
las
condiciones
para
un
cierre
primitivo
sin
dre-
naje,
se
refuerza
a
continuación
el
muñón
cístico
con
dos
c1ips.
Puede
colocarse
un
drenaje
de
aspiración
de
pequeño
calibre
lID
Representación esquemática de un drenaje biliar
interno por endoprótesis colocada através de
una coledocotomía laparoscópica con sutura
primitiva.
Cirugía de
la
litiasis de
la
vía biliar principal
por
detrás
del
pedículo
hepático
y
saliendo
por
el
orificio
cutá-
neo
del
trocar
lateral
derecho.
Este
drenaje
permitirá
la
obser-
vación
postoperatoria
de
la
ausencia
de
fugas
biliares
y
se
retirará a
las
48
h
de
la
intervención quirúrgica.
Sutura primitiva de
la
VBP
con drenaje biliar
interno por endoprótesis [8]
Una
alternativa
al
drenaje
biliar
externo
que
permite evitar
una
depleción
biliar postoperatoria
al
asegurar
una
descom-
presión
biliar
eficaz
consiste
en
suturar
el
colédoco
después
de
haber
efectuado
una
endoprótesis
transpapilar
por
la
coledo-
cotomía
en
el
postoperatorio (fig. 4.20).
El
cirujano
debe
confiar
en
la
calidad
de
su
desobstrucción
Iitiásica.
Esta
técnica
no
es
probablemente
ideal
en
caso
de
pancreatitis
aguda
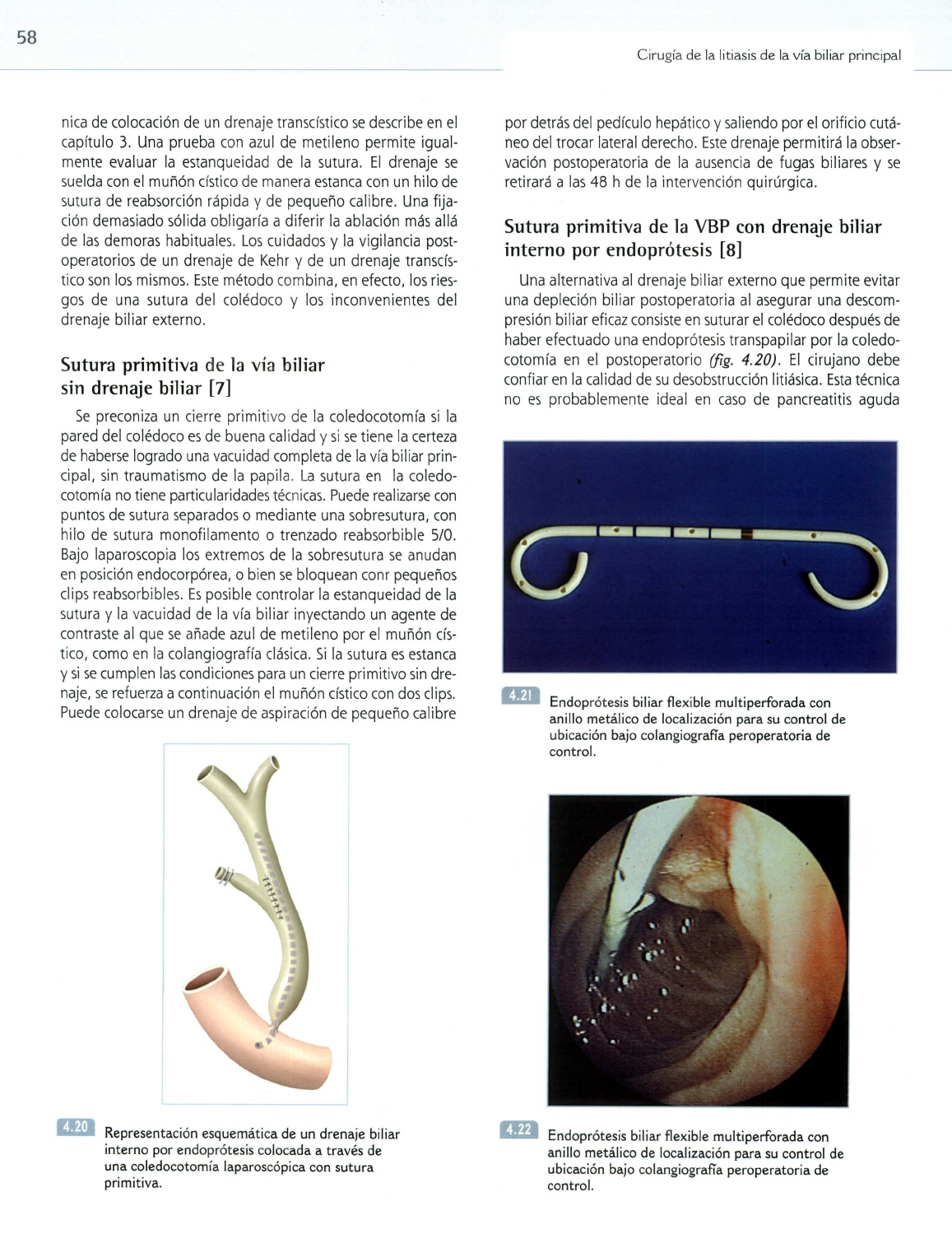
Endoprótesis biliar flexible multiperforada con
anillo metálico de localización para su control de
ubicación bajo colangiografia peroperatoria de
control.
1m
Endoprótesis biliar flexible multiperforada con
anillo metálico de localización para su control de
ubicación bajo colangiografia peroperatoria de
control.
60
扯潫獭敤楣潳牧
Vista previa del material en texto
CAPÍTULO 4 Cirugía de la litiasis de la vía biliar principal: coledocotomía B. MILLAT, F. BORIE, F. GUILLaN, Ph. HAUTERS 51 https://booksmedicos.org 50 La coledocotomÍa constituye la segunda vía deabordaje para extraer los cálculos en la VBP. El material y el instrumental, la colocación del paciente sobre la mesa de operaciones, la vía de abordaje y la organización de la intervención qui- rúrgica son similares a los de la colecistectomÍa y de la vía transcística. Por consiguiente, este capítulo es la continuación del capítulo anterior dedicado a la vía transcística. lND1CAC10NES La coledocotomía ha sido durante mucho tiempo el método de elección para la desobstrucción litiásica del colédoco mediante laparotomía. En la cirugía laparoscópica su indica- ción elude contraindicaciones o el fracaso de la vía transcís- tica (v. tabla 3.1) [1, 2]. No obstante, se requieren dos condiciones de realización necesarias: un colédoco accesible en el pedículo hepático según las condiciones de inflamación local y un colédoco dilatado como mínimo hasta 7-8 mm. La identificación y la preparación de la cara anterior de la VBP son, en efecto, más o menos fáciles según la infiltración grasa y la inflamación del pedículo, a veces mayor en caso de cole- cistitis aguda. Finalmente, el cirujano debe tener cuidado con el aumento aportado por la visión laparoscópica en la eva- luación del calibre de la VBP. EXPOS1C1ÓN DE LA VBP PED1CULAR Se precisa una buena exposición de la VBP para llevar acabo una coledocotomía supraduodenal. Las condiciones de expo- sición son las mismas que para la colecistectomía y el abor- daje transcístico de la VBP. Su principio consiste en exponer el pedículo hepático, elevando la cara inferior del hígado y bajando el bloque duodeno-pancreático. En el campo de la cirugía abierta una válvula maleable retrae el reborde del hígado hacia arriba mientras que la mano del auxiliar hace bajar la primera porción del duodeno (fig. 4./). Un despren- dimiento duodenopancreático ayudará a la exposición de la cara anterior del colédoco supraduodenal, permitirá palpar el colédoco en la totalidad de su trayecto y facilitará las manio- bras de la coledoscopia. En la cirugía laparoscópica el descenso del duodeno por un instrumento introducido en el trocar epi- gástrico procura una excelente exposición a la condición de ejercer una contratracción sobre el hígado mantenido hacia arriba. Para obtener esta elevación hepática sin inmovilizar un trocar se ha propuesto suspender el hígado con la ayuda del Cirugía de la litiasis de la vía biliar principal ligamento redondo. Esta suspensión se lleva a cabo con la ayuda de un hilo de sutura ensartado en una aguja recta, intro- ducido por vía percutánea y colocado lo más cerca posible del apéndice xifoides. El hilo de sutura se anuda en el exterior de la pared abdominal. La resección de la cara anterior de la vía biliar principal debe realizarse aproximadamente a unos 2 cm de manera que no se vea obstaculizada por el peritoneo pedi- cular durante el cierre (fig. 4.2). Esta resección se efectúa con tijeras o cuidadosamente con gancho coagulador. Incluso si la Exposición y resección de la vía biliar principal en el pedículo hepático en el transcurso de una laparotomía. Una válvula maleable eleva la cara inferior del hígado mientras que la mano del auxiliar desciende el bloque duodeno- pancreático, lo que permite exponer el pedículo hepático. Exposición y resección de la vía biliar principal en la laparoscopia. Un separador hepático eleva la cara inferior del segmento IV. 52 https://booksmedicos.org TÉCNICA DE LA COLEDOCOTOMíA norma es actuar con prudencia en toda electrocoagulación cerca de la pared biliar es indispensable tener una visión clara y no hemorrágica de la pared antes de abrir el colédoco o el conducto hepático común. TÉCN1CA DE LA COLEDOCOTOMiA Recomendaciones para la coledocotomía • Evitar cualquier lesión de la pared biliar posterior a la abertura del colédoco. • Toda coledocotomía debe ser inferior a la mitad de la circunfe- rencia total de la vía biliar. • Debe prestarse atención a la isquemia secundaria de la pared biliar. • No deben realizarse extracciones "a la fuerza» de cálculos grandes. • La coledocoscopia es un instrumento diagnóstico y terapéutico ineludible para la vía de abordaje por coledocotomía. • Las indicaciones del drenaje biliar externo postoperatorio pue- den reducirse. La presencia de un drenaje biliar externo post- operatorio justifica una vigilancia específica. • La extracción prematura del drenaje es la complicación más grave (reintervención quirúrgica). Abertura del colédoco La abertura de la VBP puede realizarse con tijeras o con bisturí de lámina retráctil. La abertura de la vía biliar puede consistir en una coledocotomía propiamente dicha si la resección se efectúa en posición supraduodenal, o una hepatotomía si se lleva a cabo más proximalmente en el pedículo, a nivelo por encima de la desembocadura del conducto cístico (fig. 4.3). La elección de la orientación de la incisión en relación con el eje de la vía biliar, vertical o transversal. es controvertida. La coledocotomía hori- zontal respeta mejor la distribución de las ramificaciones vascu- lares de la pared. No debe sobrepasar más de la mitad de la circunferencia total y puede, por consiguiente, plantear proble- mas de extracción en caso de un cálculo voluminoso. La coledo- cotomía vertical interrumpe las ramificaciones vasculares que se distribuyen en la pared, expone a un riesgo de estenosis en caso de VBP fina, pero puede agrandarse según las necesidades. En la práctica, si la VBP se halla dilatada, lo que sucede con frecuencia en las indicaciones de la coledocotomía, la orientación de la inci- sión no tiene probablemente ninguna relevancia. Las reglas que deben respetarse, y que garantizan la calidad del cierre posterior y la prevención del riesgo de estenosis secundaria, son: - Evitar cualquier lesión de la pared biliar posterior sobre todo si utiliza un bisturí con lámina retráctil. - No sobrepasar más de la mitad de la circunferencia total de la vía biliar si se realiza una incisión horizontal. - No realizar una resección excesiva de las paredes de la vía biliar para evitar cualquier riesgo de isquemia secundaria, en caso de una incisión vertical. - No llevar a cabo una coledocotomía vertical si el calibre de la vía biliar se encuentra dentro de los límites de la nor- malidad. - Agrandar quirúrgicamente la coledocotomía según el caso en función del calibre de los cálculos que deben extraerse y no asumir el riesgo de desgarro de los ángulos de inci- sión para la extracción «a la fuerza» de un cálculo grande. 11I Visión quirúrgica de una coledocotomía laparoscópica. a. Incisión con bisturí de lámina retráctil. b. Ampliación de la incisión con tijeras. 51 53 https://booksmedicos.org 52 Extracción de los cálculos Sea cual sea el abordaje quirúrgico (laparotomía o lapa- roscopia), las condiciones de extracción de los cálculos son muy variables. La salida espontánea del o de los cálculos es po- sible desde que se practica una VBP bajo tensión después de inyectar el agente de contraste (fig. 4.4), lo que significa que debe estarse muy atento a esta maniobra para evitar una pér- dida intraperitoneal de los cálculos, en particular durante la exploración laparoscópica. Los cálculos pueden salir por pre- sión con maniobras externas aplicadas con un instrumento suave sobre la cara anterior de la vía biliar de abajo a arriba. Este método se aconseja si los cálculos son móviles en la BI Visión quirúrgica de una coledocotomía por laparotomía: eliminación espontánea de un cálculo de colédoco. .. Visión quirúrgica de una coledocotomía por laparotomía: extracción de una litiasis de colédoco con la ayuda de una pinza para cálculos. Cirugía de la litiasis de la vía biliar principal colangiografía. En la laparotomía la mano izquierda del ciru- jano colocada detrás del páncreas en el desprendimiento duo- denopancreático permite a menudo la expulsiónde los cálculos con el dedo. La desobstrucción instrumental mediante pinzas de Mirizzi en la laparotomía (fig. 4.5) puede reproducirse en la laparoscopia gracias a la introducción de una pinza fenes- trada en la VBP por el trocar epigástrico. Es posible incluso, si es necesario, utilizar las pinzas de Mirizzi retirando el trocar de 5 mm epigástrico, introduciéndolas a través de la pared y asegurando la estanqueidad del neumoperitoneo mediante compresión transitoria con el dedo. Las pinzas de Mirizzi deben introducirse muy suavemente y de manera progresiva ton el bocado abierto para evitar empujar de nuevo el cálculo y enclavarlo en la porción baja del colédoco. Un lavado biliar mediante una sonda de enjuague suele permitir movilizar y expulsar los cálculos siempre y cuando el tamaño de la cole- docotomía permita un reflujo libre de líquido inyectado. La sonda de Dormia es igualmente un instrumento de elec- ción que se introduce a ciegas en la coledocotomía (figs. 4.6. y 4.7) o a través del canal quirúrgico de un coledoscopio (fig. 4.8). Las precauciones de utilización son las mismas que por vía transcística. La extracción de los cálculos bajo control coledoscópico exige una segunda cámara y un segundo moni- tor. El coledoscopio se introduce por el trocar de 10 mm situado bajo el reborde costal derecho. El extremo interno del trocar se sitúa en contacto con la coledocotomía, lo que per- mite introducir directamente el coledoscopio dentro de la VBP (fig. 4.9). Formalmente está desaconsejado emplear una pinza metálica con garfio para la manipulación del coledos- copio debido a la fragilidad de la vaina. La presión de irriga- ción en el interior del colédoco provoca una movilización de los cálculos más pequeños y no es excepcional que este lavado permita la salida de los cálculos aliado del coledoscopio o en el momento de retirarlo. Si los cálculos no salen mediante lavado, será preciso utilizar una sonda de Dormia introducida por el canal de irrigación. Existen en el mercado endoscopios provistos de un canal quirúrgico de 2 mm, lo que permite sin 11I Sonda de Dormia de 5 filamentos. 54 https://booksmedicos.org TÉCNICA DE LA COLEDOCOTOMíA IEII Desobstrucción litiásica instrumental con la sonda de Dormia en el transcurso de una coledocotomía laparoscópica. Q. Introducción a ciegas de la sonda de Dormia a través de la coledocotomía. b. Extracción litiásica. .a Sonda de Dormia de cuatro filamentos utilizada por el canal quirúrgico de un coledoscopio flexible. lID Coledoscopia peroperatoria en el transcurso de una coledocotomía laparoscópica. Q. Exploración de la porción inferior del colédoco. b. Visión endoscópica de una litiasis de colédoco en posición suprapapilar. lIlI Captura de un cálculo de colédoco con la sonda de Dormia bajo control coledoscópico a través de una coledocotomía laparoscópica. a 53 55 https://booksmedicos.org 54 dificultad hacer pasar una sonda de Dormia conservando un buen caudal de irrigación. Con la ayuda combinada de movi· mientos de rotación del coledocoscopio sobre sí mismo y del dispositivo de soporte, el cirujano consigue visualizar el cál· culo que desea asir (fig. 4.10). El segundo auxiliar introduce la sonda de Dormia dentro del canal quirúrgico y se hace des- cender por debajo del cálculo, con la cesta abierta y bajo con- trol visual. Pueden emplearse dos métodos para coger el cálculo: la retirada de la sonda con cesta a la que se imprimen pequeños movimientos de torsión sobre su eje, o la retirada Cirugía de la litiasis de la vía biliar principal en «monobloque» de la sonda y del coledocoscopio. El cierre de la cesta que aprisiona el cálculo se efectúa bajo control visual y el conjunto endoscopio·sonda se hace retroceder bajo control laparoscópico hasta que se ve salir el extremo de la sonda de Dormia, que contiene el cálculo. Se recomienda lIe· var a cabo la maniobra tantas veces como sea necesario. En la desobstrucción se puede emplear igualmente una sonda con balón de tipo Fogarty introducida a ciegas y a cielo abierto (fig. 4.11) o por laparoscopia (fig. 4.12). No obstante, conviene estar atentos para prevenir la migración de los cál· culos en las vías biliares altas por cualquier método de obs- trucción transitoria (fig. 4.13). Las maniobras de extracción deben evitar fragmentar los cálculos, lo que puede ser difícil en caso de cálculos friables, y enclavarlos en la porción baja del colédoco o el receso papilar. Por consiguiente, no es pre· ciso descender a ciegas en la vía biliar sin asegurarse de ante· mano que no implican un riesgo de empujar y bloquear el cálculo en la parte baja del colédoco. En caso de una litiasis enclavada un método interesante, pero no siempre disponi· ble, consiste en fragmentar el cálculo bajo control coledo· coscópico mediante litotricia endoluminal de contacto hidro· electrolítico o con láser pulsado [3]. La sonda de litotricia se colocará en contacto con el cálculo, evitando cualquier con- tacto con la pared biliar debido al riesgo de hemobilia o de perforación. En ausencia de litotricia se podrá optar entre la conversión con un abordaje transduodenal de la papila o la esfinterotomía endoscópica postoperatoria. Las dificultades con que tropieza el cirujano serán las mismas para el endoscopista, con riesgo de fracaso y de reintervención para el paciente. 11II Desobstrucción litiásica mediante sonda con balón a través de una coledocotomía por laparotomía. a b esobstrucción litiásica mediante sonda con balón por una coledocotomía laparoscópica. a. Sonda con balón que sigue una trayectoria hacia arriba, lo que permite la extracción de cálculos de colédoco a través de la .coledocotomía. b. Fin de la extracción mediante sonda con balón. 56 https://booksmedicos.org TÉCNICA DE LA COLEDOCOTOMíA Introducción de una boulette de tejido localizado por medio de un filamento coloreado (azul) de gran calibre con el fin de evitar la migración del cálculo en las vías biliares intrahepáticas altas en el transcurso de una desobstrucción litiásica con sonda de balón durante una coledocotomía laparoscópica. El tampón se bloquea dentro del conducto hepático común, se localiza su filamento y se dispone fuera de la coledocotomía. Control peroperatorio de la vacuidad de la vía biliar principal Mientras el método transcístico da prioridad al control escó- pico, la coledocotomía lo da al coledocoscópico de la desobs- trucción biliar litiásica [4, 5]. La CPO por vía transcística se asocia con un riesgo de falsos positivos, relacionado con las burbujas que se introducen a través de la coledocotomía. El diámetro del colédoco permite siempre utilizar coledocosco- pios de calibre 5 mm. Estos instrumentales son más sólidos que los codecoscopios finos y sobre todo poseen un canal quirúr- gico que permite simultáneamente una buena irrigación intra- coledocal y el paso de una sonda con cesta para recuperar un cálculo residual bajo control visual. La visualización de los cál- culos en el colédoco es aún mejor si se emplea una de las pin- zas de prensión para garantizar una estanqueidad relativa de la coledocotomía alrededor del coledocoscopio. Contrariamente a la vía transcística, la exploración coledo- coscópica mediante coledocotomía es fácil y completa en todo el árbol biliar. Se recomienda primero un control de las vías biliares altas intrahepáticas ya que es posible que los cál- culos migren hacia arriba durante las maniobras de explora- ción. Con el fin de evitar las dificultades de un posible dispositivo de soporte notable y los riesgos de traumatismo con el coledocoscopio, para esta exploración de las vías biliares Control coledoscópico al final de la desobstrucción litiásica durante una coledocotomía laparoscópica. a. Exploración de las vías biliares altas. b. Visión endoscópica de las convergencias biliares secundarias derechas. altas en laparoscopia recomendamos introducir el coledocos- copio a través del trocar umbilical dentro del cual se halla la óptica del laparoscopio. La introducción del coledocoscopio por el trocar umbilicalpermite ascender sin dificultad por el interior de las vías biliares altas que se explorarán de forma completa y sistemática (fig. 4.14). Si en esta fase se detecta un cálculo intrahepático, se lleva a cabo su extracción con la ayuda de una sonda de Dormia, que se hace avanzar por el canal qui- rúrgico o por el lado del endoscopio, bajo control visual directo. El control de la vía biliar baja se efectúa de abajo a arriba una vez que se ha identificado el orificio papilar (fig. 4.15), sin intentar franquearlo. Se aconseja emplear una segunda columna de videoscopio al permitir ésta asociar al máximo todo el instrumental quirúrgico con las maniobras de exploración y de extracción. a 55 57 https://booksmedicos.org 56 Cirugía de la litiasis de la vía biliar principal a Control coledocoscópico de la desobstrucción biliar litiásica durante una coledocotomía laparoscópica. a. Exploración de la porción baja del colédoco. b. Visión endoscópica peroperatoria de la papila. b Cierre de la coledocotomía Existen cuatro posibilidades de cierre de la coledocotomía: cierre de un drenaje biliar externo en T, sutura primitiva de la coledocotomía bajo cubierta de un drenaje biliar externo transcístico o bajo cubierta de un drenaje biliar interno por endoprótesis, y cierre primitivo de la coledocotomía sin dre- naje biliar [6]. El drenaje biliar externo ha sido el método recomendado con mayor frecuencia. Supone garantizar una mejor seguridad postoperatoria evitando los riesgos de una fuga biliar intra- peritoneal y permite una colangiografía de control. En con- trapartida, aumenta los riesgos de contaminación bacteriana de la VBP, puede implicar una depleción hidroelectrolítica, expone a los riesgos de extracción prematura, hace más com- pleja la recuperación en el postoperatorio y prolonga la hos- pitalización. El drenaje externo de la vía biliar se complica aproximadamente en el 5% de los casos. Son posibles dos métodos: cierre de la coledocotomía sobre un drenaje de Kehr o drenaje transcístico por encima del cierre de la cole- docotomía. El drenaje externo por drenaje en T (denominado de Kehr) se aconseja en caso de angiocolitis con pared de colé- doco inflamatoria, de maniobras de extracción traumatizan- tes para la papila y de cálculos múltiples o de fragmentos por la extracción debido al riesgo de cálculo residual. Cierre en un drenaje biliar externo en T El drenaje en T de Kehr debe ser de látex, de modo que se favorezcan las adherencias peritoneales y se reduzca el riesgo de fuga biliar intraperitoneal durante su retirada. En ausen- cia de infección biliar es suficiente un drenaje calibre 10 a 12. Los brazos de la T se han seccionado previamente en canal, lo que las hace más flexibles para la retirada ulterior del dre- naje. Una longitud de 1 cm para cada una de las ramas hori- zontales es suficiente. En la laparoscopia sólo puede introducirse su extremo en T dentro de la cavidad abdominal con una longitud de rama vertical suficiente por el trocar suple- mentario colocado inmediatamente por encima de la vía biliar. El extremo distal del drenaje, situado en el exterior del abdomen, se pinza para evitar la fuga del neumoperitoneo. Los dos brazos deben situarse a ambas partes de la coledoco- tomía en la VBP. ID Colocación de un drenaje de Kehr en una coledocotomía laparoscópica.58 https://booksmedicos.org TÉCNICA DE LA COLEDOCOTOMíA Sutura de una coledocotomía laparoscópica tras la colocación de un drenaje de Kehr en la vía biliar principal. Se observa el drenaje de Kehr empujado hacia la parte superior de la incisión de la coledocotomía y la sutura realizada de arriba abajo. utura con puntos separados e hilo de sutura reabsorbible de una coledocotomía laparoscópica con colocación de un drenaje de Kehr. Se han descrito mecanismos para la introducción del drenaje en T dentro de la vía biliar en la laparoscopia. Habitualmente, es suficiente sujetar el extremo de uno de los brazos de la T y de empujarlo en el interior de la vía biliar alta hasta que la tota- lidad de la longitud del brazo horizontal de la T se encuentre dentro de la luz biliar (fig. 4.16). A continuación se retira la pinza y se sigue suavemente el drenaje por su rama vertical para colo- car los dos brazos de la T a ambos lados de la coledocotomía. El drenaje se dispone en el ángulo externo de la coledocotomía (abertura horizontal) o hacia su ángulo superior (abertura ver- Visión quirúrgica al final de la sutura por puntos separados de una coledocotomía laparoscópica con colocación de un drenaje de Kehr. Una prueba con azul de metileno permite controlar la estanqueidad de la sutura. tical) con o sin punto de cierre del ángulo a nivel del cual se habrá dispuesto (fig. 4.17). La coledocotomía se refuerza con puntos separados o con sobresutura con filamento trenzado 4 o 5/0 (fig. 4.18). El hilo de sutura trenzado tiene el inconveniente de no deslizarse tan bien como el hilo de sutura monofilamento. No obstante, es más fácil de manipular y de anudar. Para garantizar la estanqueidad de la sutura puede inyedarse suero por el drenaje en T bajo control laparoscópico (fig. 4.19). Un método simple consiste en «aplastan> el drenaje de caucho con una pinza de prensión justo en la salida de la vía biliar, lo que permite pasar un punto adicional sobre los márgenes de la cole- docotomía. Cuando se libera la presión sobre el drenaje su elas- ticidad garantiza la estanqueidad de la sutura. El drenaje se exterioriza a través de una contraincisión en la cirugía abierta o en el orificio del trocar del reborde costal derecho en la lapa- roscopia siguiendo una trayedoria direda, pero dejando en posi- ción intraabdominal un bucle «de seguridad» para prevenir cualquier arrancamiento. La fijación a la pared debe ser sólida pero evitando estrangular la luz del drenaje. Se empalma con un coledor para conseguir un drenaje en declive, sin aspiración y durante el final de la intervención se comprobará que asegura un drenaje efedivo. Sutura primitiva de la co1edocotomia con drenaje transcistico El cierre primitivo de la VBP por debajo de un drenaje trans- cístico se sustenta en la hipótesis de que el drenaje transcís- tico y sus riesgos serían menores que el del drenaje de Kher, lo que no se ha demostrado de manera formal. Este método permite una sutura protegida de la vía biliar principal. La téc- 57 59 https://booksmedicos.org 58 nica de colocación de un drenaje transcístico se describe en el capítulo 3. Una prueba con azul de metileno permite igual- mente evaluar la estanqueidad de la sutura. El drenaje se suelda con el muñón cístico de manera estanca con un hilo de sutura de reabsorción rápida y de pequeño calibre. Una fija- ción demasiado sólida obligaría a diferir la ablación más allá de las demoras habituales. Los cuidados y la vigilancia post- operatorios de un drenaje de Kehr y de un drenaje transcís- tico son los mismos. Este método combina, en efecto, los ries- gos de una sutura del colédoco y los inconvenientes del drenaje biliar externo. Sutura primitiva de la vía biliar sin drenaje biliar [7] Se preconiza un cierre primitivo de la coledocotomía si la pared del colédoco es de buena calidad y si se tiene la certeza de haberse logrado una vacuidad completa de la vía biliar prin- cipal. sin traumatismo de la papila. La sutura en la coledo- cotomía no tiene particularidades técnicas. Puede realizarse con puntos de sutura separados o mediante una sobresutura, con hilo de sutura monofilamento o trenzado reabsorbible 5/0. Bajo laparoscopia los extremos de la sobresutura se anudan en posición endocorpórea, o bien se bloquean conr pequeños clips reabsorbibles. Es posible controlar la estanqueidad de la sutura y la vacuidad de la vía biliar inyectando un agente de contraste al que se añade azul de metileno por el muñón cís- tico, como en la colangiografía clásica. Si la sutura es estanca y si se cumplen las condiciones para un cierre primitivo sin dre- naje, se refuerza a continuación el muñón cístico con dos c1ips. Puede colocarse un drenajede aspiración de pequeño calibre lID Representación esquemática de un drenaje biliar interno por endoprótesis colocada a través de una coledocotomía laparoscópica con sutura primitiva. Cirugía de la litiasis de la vía biliar principal por detrás del pedículo hepático y saliendo por el orificio cutá- neo del trocar lateral derecho. Este drenaje permitirá la obser- vación postoperatoria de la ausencia de fugas biliares y se retirará a las 48 h de la intervención quirúrgica. Sutura primitiva de la VBP con drenaje biliar interno por endoprótesis [8] Una alternativa al drenaje biliar externo que permite evitar una depleción biliar postoperatoria al asegurar una descom- presión biliar eficaz consiste en suturar el colédoco después de haber efectuado una endoprótesis transpapilar por la coledo- cotomía en el postoperatorio (fig. 4.20). El cirujano debe confiar en la calidad de su desobstrucción Iitiásica. Esta técnica no es probablemente ideal en caso de pancreatitis aguda Endoprótesis biliar flexible multiperforada con anillo metálico de localización para su control de ubicación bajo colangiografia peroperatoria de control. 1m Endoprótesis biliar flexible multiperforada con anillo metálico de localización para su control de ubicación bajo colangiografia peroperatoria de control. 60 https://booksmedicos.org CONSECUENCIAS POSTOPERATORIAS biliar o de maniobras traumáticas de la papila durante la desobstrucción instrumental. Se utiliza una prótesis de plástico endoscópica flexible de pequeño tamaño (en general, calibre 7) (fig. 4.2/) que se hace deslizar sin forzarla a través de la cole- docotomía sobre un mandril metálico flexible transpapilar con el fin de evitar todo traumatismo biliar. La buena ubicación transpapilar de la prótesis se comprueba al final de la inter- vención mediante colangiografía de control. Esta técnica no permite un control colangiográfico postoperatorio en busca de un cálculo residual. La prótesis debe retirarse secundaria- mente mediante endoscopia después de 15 a 21 días (fig. 4.22). COMPL1CAC10NES PEROPERATOR1AS DE LA COLEDOCOTOM1A Las principales dificultades que se plantean en la coledo- cotomía alusiones refieren a la extracción de los cálculos. Una complicación relativa de esta extracción es la fragmentación de un cálculo grande único y de múltiples fragmentos que será preciso, no obstante, recuperar. La «complicación» más fre- cuente (estimada en torno al 3-5%) consiste en la persisten- cia de una litiasis residual, responsable de colestasis, de angiocolitis o de fístula biliar en la sutura de colédoco. En fun- ción de la edad, del riesgo quirúrgico del paciente y de las con- diciones locales, la mayoría de veces la elección terapéutica será la de una SE postoperatoria. Una segunda fuente de complicaciones está asociada con la incisión de la coledocotomía. Siempre debe ser inferior a la mitad del diámetro de la VBP en caso de incisión horizontal. El cierre debe ser estanco. Una abertura demasiado grande y una fístula biliar postoperatoria son causas potenciales de estenosis secundaria. La inflamación de la pared de colédoco da lugar a la coledocotomía hemorrágica, a veces a causa de hemorragia no abundante pero persistente, molesta, de una arteriola en el borde de la incisión. Una hemostasia electiva debe conseguir que este borde deje de sangrar para permitir una sutura en buenas condiciones técnicas. La luz del colédoco inflamatorio hace que la mucosa sangre al menor contacto de los instrumentos: pinzas, sonda de Dormia y coledocoscopio. Esta hemorragia en la luz hace más difícil la exploración mediante coledoscoscopia y más incierta la verificación de la vacuidad. Una hemorragia más importante puede ser la causa de hemobilia postoperatoria con obstrucción relativa de la VBP y del drenaje biliar externo a causa de coágulos. La hemobi- lia puede ser una causa de angiocolitis postoperatoria, que siempre es grave. Para evitar esta complicación, se reco- mienda proceder con mucha prudencia en caso de inflama- ción pedicular. Una hemorragia cuyo origen sea la inflamación de la mucosa de la vía biliar principal constituye una indica- ción para optar por un drenaje en T de gran calibre, superior al calibre 100 12 habitual, para el drenaje biliar externo. El riesgo de la sutura primitiva del colédoco sin drenaje es la fístula biliar. Se estima en un 1-2%. Cuando no se acompaña de ningún síntoma clínico o biológico, una fístula biliar exte- riorizada por el drenaje intraperitoneal colocado al final de la intervención se tratará con una mera vigilancia clínica hasta su desecación. Una ecografía transcutánea verificará la ausen- cia de colección intraperitoneal y confirmará la calidad del dre- naje. En ausencia de drenaje peritoneal postoperatorio, la fuga implica un «biloma» subhepático o una coleperitonitis secun- daria. La colección biliar localizada subhepática es accesible a una punción percutánea con ecografía. La coleperitonitis generalizada supone una reintervención, que finaliza por regla general colocando un drenaje biliar externo. Según el estado general del paciente y las condiciones locales, esta reintervención puede efectuarse bajo laparoscopia si ha tenido esta vía de abordaje en primera intención. La extracción pos- toperatorio prematura de un drenaje biliar externo puede tra- tarse del mismo modo. Se ha propuesto la colocación de una endoprótesis biliar por vía endoscópica para paliar estas fugas biliares. Sin embargo, no trata el derrame biliar intraperito- neal. Por consiguiente, será necesario asociarlo el mínimo la colocación percutánea ecográfica de un drenaje peritoneal. Una re intervención precoz puede ser la solución más fácil y rápidamente eficaz. CONSECUENC1AS POSffiPERAffiR1AS El control tras la exploración de la VBP de la amilasemia y la lipasemia carece de interés salvo si existen síntomas dolo- rosos que hagan pensar en un diagnóstico de pancreatitis post- operatoria. La vigilancia postoperatoria general y local está en función de la técnica utilizada. En caso de vía transcística o de cierre primitivo de la coledocotomía, se considera que la cer- tidumbre de la vacuidad de la vía biliar se ha adquirido en el período peroperatorio. Ninguna exploración biliar se ha jus- tificado a priori. La vigilancia del drenaje aspirativo subhepá- tico verifica la ausencia de cualquier fuga biliar. Un drenaje biliar externo postoperatorio justifica una vigi- lancia específica. El drenaje de la bilis se lleva a cabo por gra- vedad en un receptáculo que se mantiene a presión normal. La primera vigilancia de un drenaje biliar externo se refiere al caudal: - Si el caudal del drenaje es pequeño, es preciso comprobar que no existen acodaduras, que su fijación sobre la piel no es demasiada apretada y que no hay fugas biliares en el drenaje aspirativo que se ha colocado por detrás del pedí- culo al final de la intervención quirúrgica. Ante la menor duda, y en particular si los signos clínicos o biológicos lo 59 61 https://booksmedicos.org 60 inducen: dolores, fiebre, alteraciones de las pruebas bioló- gicas hepáticas (bilirrubina, fosfatasa alcalina) hay que ace- lerar el control colangiográfico para comprobar si el drenaje está bien colocado en la vía biliar. Un desplazamiento pre- coz del drenaje es casi siempre una indicación para rein- tervenir al paciente. - Si el caudal del drenaje es importante, superior a 600 o 700 mi cada 24 h, es preciso pensar en un obstáculo infe- rior y, en primer lugar, en un cálculo residual. El diag- nóstico se establecerá mediante colangiografía. La relevancia de la fuga biliar puede tener rápidas conse- cuencias metabólicas (deshidratación, fuga de sodio y de bicarbonatos) que se tolerarán peor cuanto mayor sea la edad del paciente. Las pérdidas se compensan preventi- vamente gracias a los aportes por vía intravenosa u vía oral. La colangiografía de control mediante drenaje biliar externo es sistemática. Si no se aprecian signos particulares se llevará a cabo 3-4 días después de la intervención quirúrgica. La ausen-cia de anomalías durante la colangiografía de control permite el pinzamiento del drenaje 24 h después de la colangiografía y Bibliografia [1] DIoNYM, RATELLE R, MORIN J, GRAVEL D. Common bile duct exploration: the place of laparoscopic choledochotomy. Surg Laparosc Endose 1994, 4: 419-424. [2] GIGOT JF, NAVEZ S, ETIENNE J et al. A stratified intraopera- tive surgieal strategy is mandatory during laparoscopic eommon bile duct exploration for common bile duct sto- nes: lessons and limits from an initial experience of 92 patients. Surg Endose 1997, 11: 722 -728. [3] CARROLL S, CHANDRA M, PAPAIOANNOU T et al. Siliary litho- tripsy as an adjunet to laparoscopic common bile duct stone extraction. Surg Endose 1993, 7: 356-359. [4] MOTSON RW, WETIER LA. Operative choledochoscopy: common bile duct exploration is incomplete without it. Br J Surg 1990, 77: 975-982. [5] PHILLlPS EH, CARROLL SJ, PEARLSTEIN AR et al. Laparoscopic choledochoscopy and extraction of common bile duct sto- nes. World JSurg 1993, 17: 22-28. Cirugía de la litiasis de la vía biliar principal la salida del paciente con el drenaje pinzado. El drenaje siem- pre debe dejarse abierto en las 24 h siguientes a la colangiografía de control debido al riesgo de infección biliar por microorga- nismos a veces resistentes [7]. Un pinzamiento demasiado pre- coz del drenaje después de la colangiografía puede ser una causa de angiocolitis grave. No se recomienda acompañar sistemáti- camente esta colangiografía de una profilaxis antibiótica. Cuando el drenaje está pinzado se aconseja mantener al paciente bajo vigilancia durante otras 12 a 24 h a fin de comprobar la tole- rancia: ausencia de dolores de tipo biliar y de fiebre. Los drenajes biliares externos, transcísticos o los drenajes en T, se retiran en régimen ambulatorio. Para retirarlos sin que se produzcan complicaciones es preciso que se hayan formado alrededor del drenaje adherencias peritoneales, que deberán evitar cualquier fuga de la bilis hacia la cavidad. Para que se creen adherencias es preciso tener en cuenta la elección del material: drenaje de látex y no de silicona, la técnica quirúr- gica empleada y respetar una demora postoperatoria suficiente [10]. La cirugía laparoscópica crea menos adherencias. En la cirugía por laparotomía se recomienda aguardar 3 semanas para retirar un drenaje biliar externo. [6] MILLAT B, FINGERHUT A, DELEUZE A et al. Prospective evalua- tion in 121 consecutive unselected patients undergoing laparoscopic treatment of choledocholithiasis. Br J Surg 1995,82: 1266-1269. [7] DECKER G, SORIE F, MILLAT B et al. One hundred laparosco- pic choledochotomies with primary closure of the common bile duct. Surg Endose 2003, 17: 12-18. [8] KIM EK, LEE SK. Laparoscopic treatment of choledocholi- thiasis using modified biliary stents. Surg Endose 2004, 18: 303-306. [9] PATCHEN DELLlNGER E, KIRSHENBAUM G, WEINSTEIN M, STEER M. Determinants of adverse reaetion following postoperative T-tube cholangiogram. Ann Surg 1980, 191: 397-403. [10] CORBETI CRR, FVFE NCM, NICHOLLS RJ, JACKSON ST. Bile per- itonitis after removal of T-tubes from the common bile dueto BrJSurg 1986,73: 641-643. 62 https://booksmedicos.org Botón1:

