Tecido Conjuntivo
Propriamente Dito
Características: Possui abundante matriz
extracelular, grande variedade de tipos
celulares, possui vasos sanguíneos, possui
vasos linfáticos e nervos, é um tecido mais
diferenciado que o epitelial, é o mais
encontrado no organismo e está presente em
todos os órgãos. Funções: Preenche todos os
espaços entre os tecidos restantes, estabelece
ligação entre os órgãos, permite o transporte
de metabólitos, participa na defesa do
organismo, sustentação, preenchimento,
armazenamento, transporte, reparo,
cicatrização e resistência. Composição:
Matriz, fibras e células. Tipos: Tecido
Conjuntivo Frouxo (abaixo de um epitélio) e
Tecido Conjuntivo Denso ou Fibroso. O denso
pode ser modelado/elástico (tendão) e não
modelado/reticular (derme reticular).
●Frouxo: Muito gel hidratado e pouco
colágeno na matriz. É o tecido de
maior distribuição no organismo.
Preenche espaços não ocupados por
outros tecidos; Apoia e nutre células
epiteliais, envolve nervos, músculos e
vasos sanguíneos e linfáticos, faz parte
da estrutura de muitos órgãos;
Desempenha importante papel no
isolamento de infecções localizadas e
nos processos de reparo e cicatrização.
É um tecido claro, próximo ao
epitélio, abaixo da membrana basal, de
consistência delicada, flexível e pouco
resistente às trações.
PELE (Derme Papilar) 100X
Traquéia 400x
●Denso: Muito colágeno e pouco gel
hidratado. É de consistência mais
fibrosa, mais espesso e resistente às
trações. É encontrado no sistema
esquelético nos tendões, ligamentos de
colágeno e articulações fibrosas
(suturas do crânio). O não-modelado
é um tecido mais espesso, com
predomínio de fibras colágenas do tipo
I e confere resistência ao tecido.
Derme Reticular 400x
Esôfago
Omodelado é um tecido espesso, com
predomínio de fibras colágenas do tipo
I e confere resistência ao tecido,
entretanto é resistente às tensões em
uma única direção (tendões em 400x
abaixo).
●Tecido Conjuntivo Embrionário
Mucoso: Cordão Umbilical (em 100x
abaixo). Tecido rico em células
mesenquimais (pluripotentes).
●Fibras: Reticulares: Colágeno tipo I
e III; Elásticas (aorta): Elastina,
oxitalânicas e elaunínicas.
●Biossíntese do Colágeno:
●Alterações na Biossíntese:
●Osteogenesis imperfecta: Mutação
ou deleção do colágeno tipo I do
tecido conjuntivo causando ossos
frágeis e quebradiços.
●Esclerose Sistêmica Progressiva:
Acúmulo exagerado de colágeno nos
tecidos causando fibrose em órgãos
como rins e fígado.
●Quelóide: Aumento da produção de
colágeno que causa cicatrizes
exageradas da pele.
●Escorbuto: Ausência de vitamina C,
provocando produção de colágeno
defeituoso em excesso causando
gengivas sangrentas, ligamentos
frágeis e queda de dentes.
●Estrias: Caracterizam-se por um
rompimento das fibras elásticas e
colágenas que sustentam a camada
intermediária da pele, formada por
colágeno e elastina (responsáveis pela
sua elasticidade e tonicidade). Afetam
homens, mulheres em idade adulta ou
durante a adolescência, mulheres no
transcorrer da gestação, e até mesmo
crianças não escapam das estrias.
Geralmente são comuns nas mamas,
quadris, culotes, coxas e nádegas.
Cerca de 90% das mulheres
desenvolvem estrias durante a
gravidez.
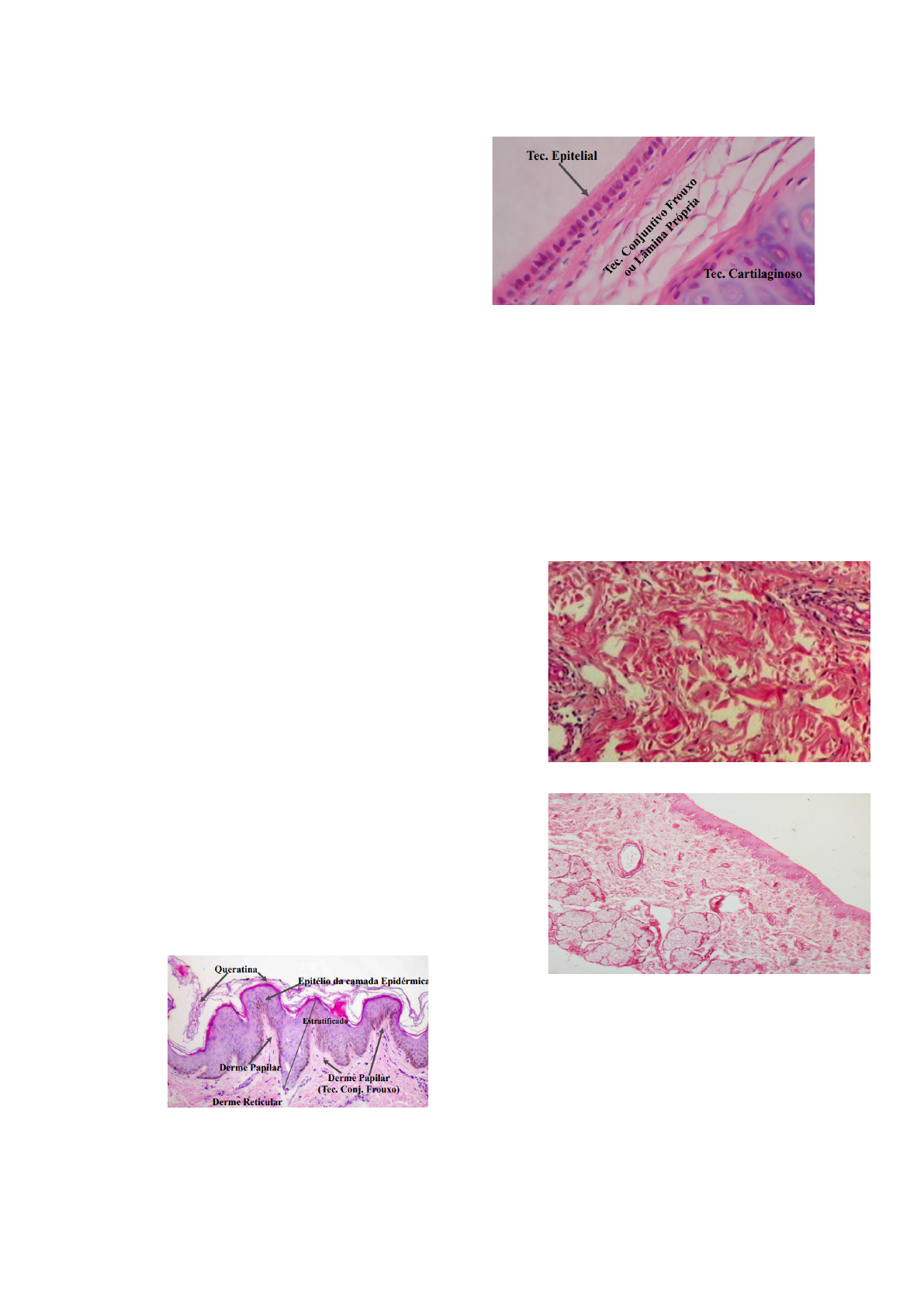
●Celulite: Causada pelo acúmulo de
gordura, água e toxinas nas células. É
a inflamação do tecido celular.
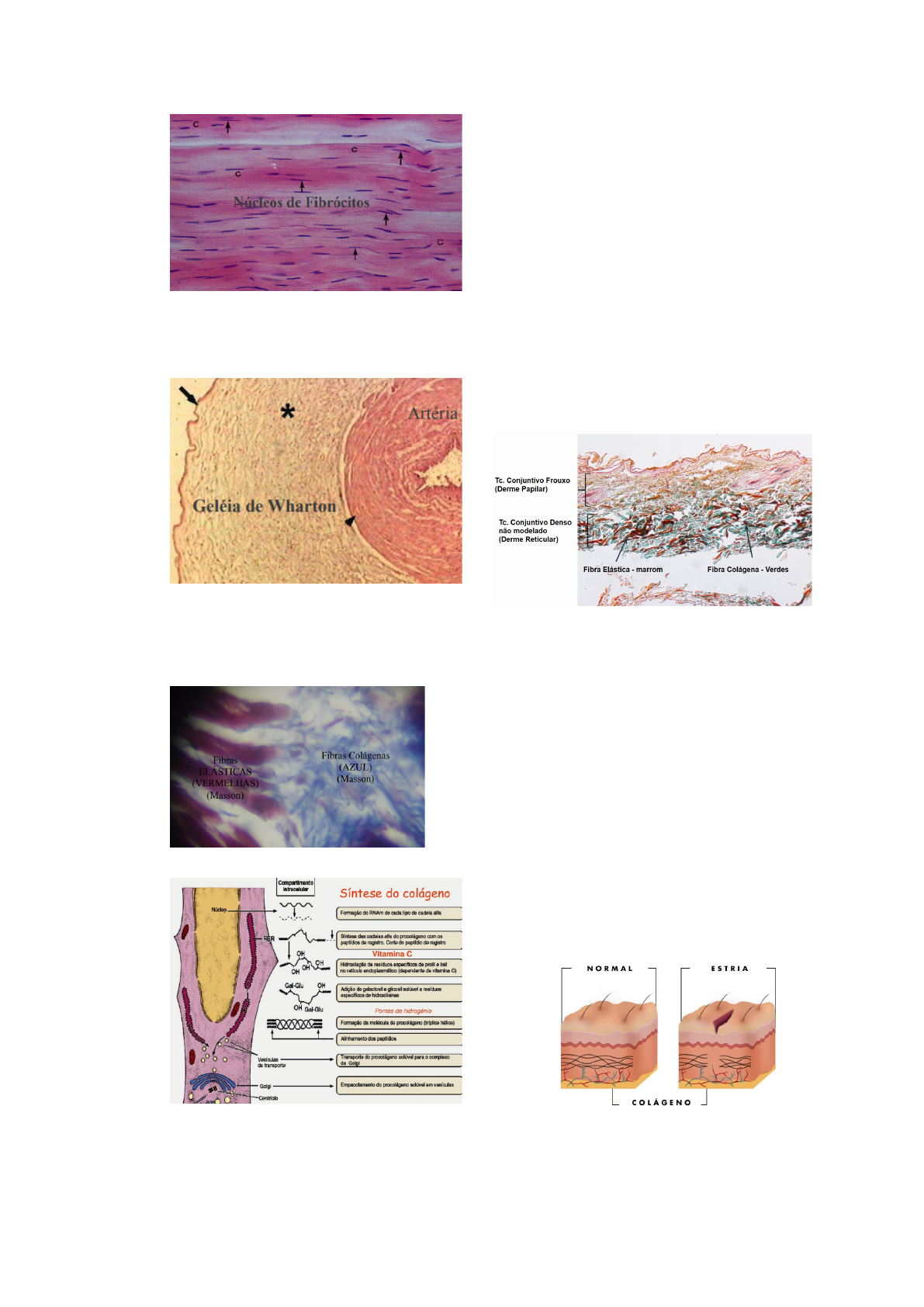
●Quelóide: É uma hipertrofia celular
(aumento da vascularização e dos
fibroblastos) que ocorre nas lesões
cicatriciais de algumas regiões do
corpo. Geralmente, os fibroblastos
formam uma ponte entre as bordas da
ferida, permitindo que as células do
epitélio cresçam nesta estrutura,
reparando a ferida original com um
tecido colagenoso coberto por células.
Todavia, quando formam quelóide, tal
reparo ocorre em excesso gerando,
assim, uma cicatriz endurecida, que se
eleva acima do nível normal da pele.
O formato costuma ser irregular, e a
lesão tem a tendência de aumentar
progressivamente com o passar do
tempo.
●Quelóides em Animais: Entre os
animais, os equinos são bastante
sujeitos. Não há maneira realmente
efetiva de contorná-lo que não inclua o
uso de moléculas específicas que
neutralizam o excesso de atividade da
serotonina S2 e/ou sua ligação aos
receptores nos fibroblastos. A
utilização da ketanserina a 0,25%
(Vulketan Gel), por ser um antagonista
da serotonina S2 é uma alternativa
bastante eficiente nesse aspecto, já que
estimula a formação de um tecido de
granulação, impedindo o excesso de
produção do mesmo nas bordas da
lesão.
●Matriz Extracelular: Mistura
complexa altamente hidratada de
moléculas aniônicas
(glicosaminoglicanos, proteoglicanos
e glicoproteínas de adesão fibronectina
e laminina – importante no
desenvolvimento dos tecidos
embrionários).
●Pressão Hidrostática X Pressão
Osmótica:
Extremidade Arterial: ALTA pressão
hidrostática e BAIXA pressão
coloidosmótica. Isso significa a saída
de ultrafiltrado do plasma (H2O +
Proteínas + Minerais) do vaso
sanguíneo para o interstício do
conjuntivo para formar a matriz
extracelular (extravasamento de
líquidos para fora do vaso).
Extremidade Venosa: BAIXA
pressão hidrostática e ALTA pressão
coloidosmótica (atrito das
macromoléculas/ solutos com
albumina na parede do vaso). Isso
significa o retorno do ultrafiltrado do
plasma (H2O + Proteínas + Minerais)
do interstício do conjuntivo,
retornando à porção venosa com
auxílio dos vasos linfáticos.
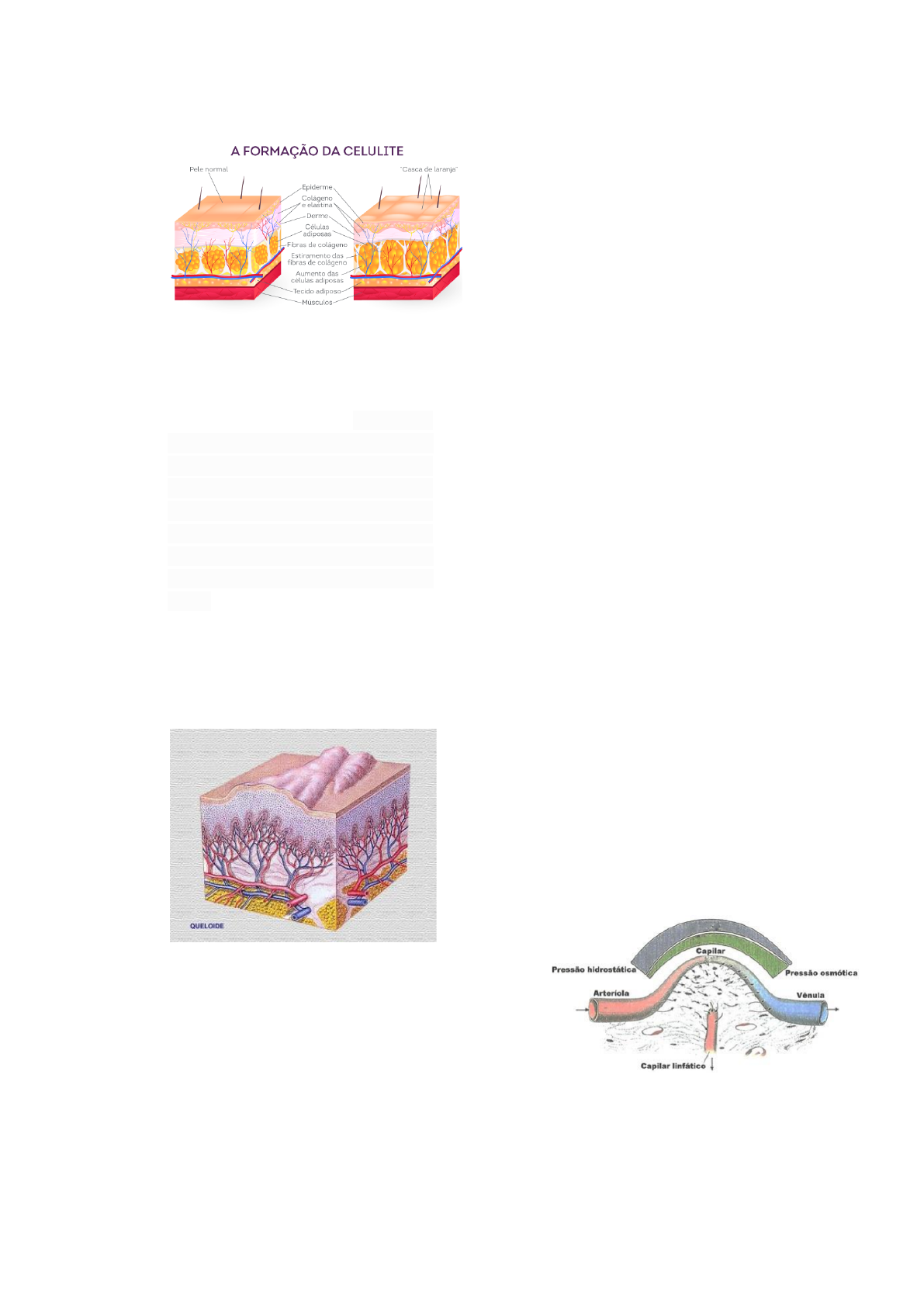
●Edema: Edema refere-se a um
acúmulo anormal (patológico) de
líquido no espaço intersticial devido
ao desequilíbrio entre a pressão
hidrostática e osmótica. É constituído
de uma solução aquosa de sais e
proteínas do plasma e sua composição
varia conforme a causa do edema.
Quando o líquido se acumula no corpo
inteiro diz-se que é um edema
generalizado. Podemos dizer que
quando um edema se forma é sinal de
doença, que pode ser cardíaca,
hepática, desnutrição grave,
hipotireoídismo, obstrução venosa e
ou linfática. Por ocasião de qualquer
tipo de edema, em qualquer
localização, sua presença faz diminuir
a velocidade da circulação do sangue,
assim prejudicando a nutrição e a
eficiência dos tecidos. Suas
fisiopatologias são: diminuição da
pressão osmótica das proteínas,
promovendo perda proteica e síntese
inadequada, aumento da pressão
hidrostática, obstrução dos vasos
linfáticos, retenção de sódio (fator
mais importante para edema
generalizado com influência
hormonal) e aumento da
permeabilidade capilar (inflamação,
anemia e alterações vasomotoras).
●Tipos de Edemas: Edema
generalizado: acontece quando o
mesmo se espalha por todo o corpo e
nas cavidades pré-formadas. Tipos de
edemas generalizados: Edema renal,
edema cardíaco, edema da gravidez e
edema das cirroses hepáticas.
●5 sinais da inflamação: calor
(agitação celular/migração), rubor
(vermelhidão), tumor (edema), dor
(nociceptores) e perda das funções.
●Fases da Cicatrização:
●Células:
Fibroblastos: Células mais comuns do tecido
conjuntivo e possui estado ativo. Função:
produção de colágeno, elastina, GAG,
proteoglicanas, glicoproteínas. Promove a
cicatrização. Características:
- Citoplasma: abundante e basófilo.
- Núcleo: descondensado, grande e
fracamente corado
- Organelas: rico em RER e C. Golgi
Fibrócitos: Possui estado quiescente e é pobre
em organelas. são menores que os fibroblastos
e tendem a um aspecto fusiforme, apresentam
poucos prolongamentos citoplasmáticos e o
núcleo é menor, mais escuro e mais alongado
do que o fibroblasto. Seu citoplasma é
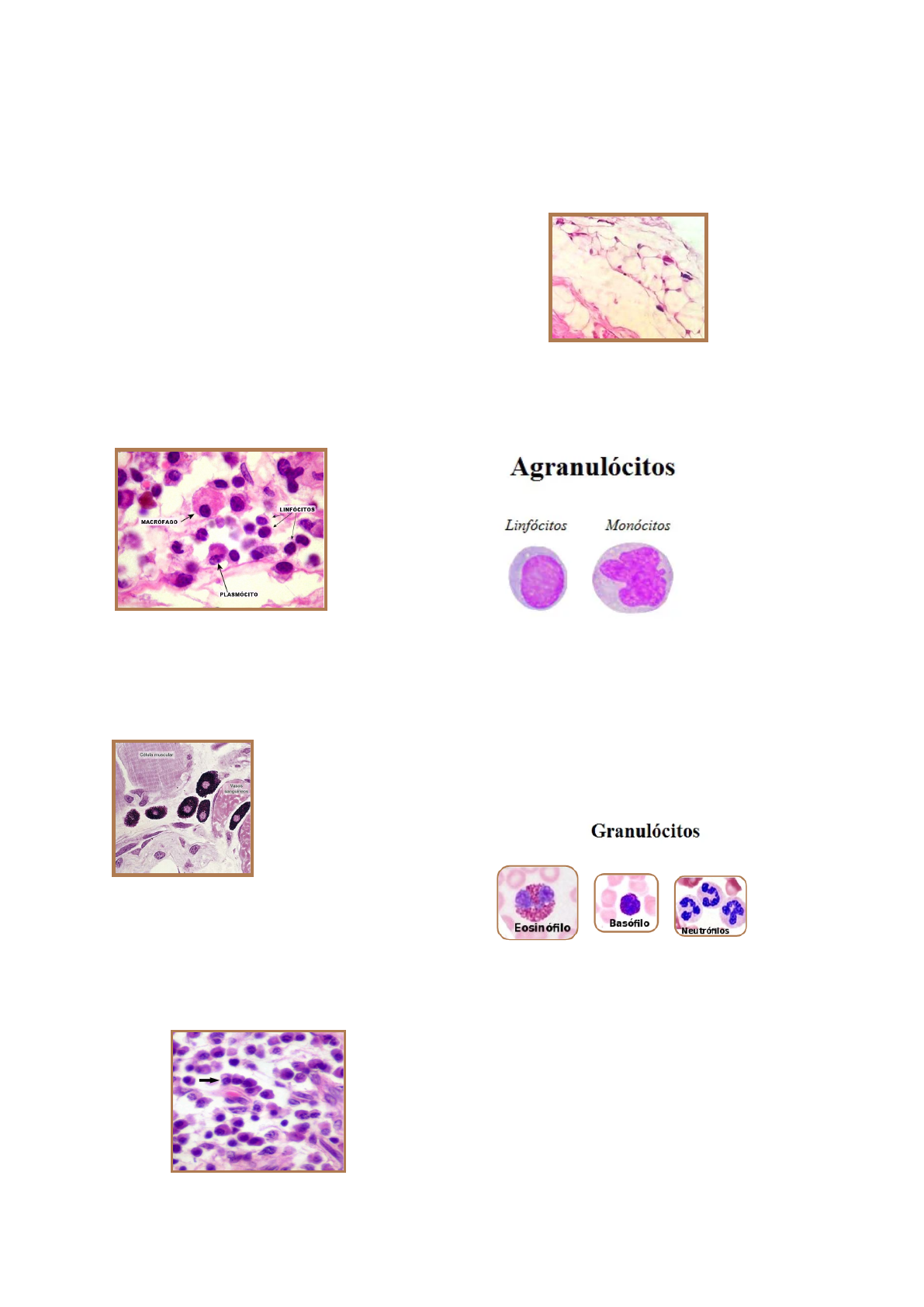
acidófilo, com pouca quantidade de retículo
endoplasmático rugoso. Havendo um estímulo,
como ocorre nos processos de cicatrização, o
fibrócito pode voltar a sintetizar fibras,
reassumindo a forma de fibroblasto.
Características:
- Citoplasma: Escasso
- Núcleo: condensado, pequeno e bem
basófilo
Macrófago: Tem origem no monócito
(sangue). Função: fagocitose, limpeza e
defesa. Características:
- Citoplasma : Abundante com
prolongamentos.
- Núcleo : Grande e basófilo .
- Organelas : Rico em C. Golgi e
lisossomos.
Mastócito: Relacionado a inflamações e
alergias. Função: Alergias, inflamação e
defesa. Características
- Citoplasma: Abundante .
- Núcleo: Pequeno, esférico e central .
- Organelas: Pouco visíveis e muitos
grânulos (Histamina,
heparina …).
Plasmócito: Forma ativa do linfócito B.
Função: Produção de anticorpos e imunidade
humoral. Características:
- Citoplasma: Basófilo
- Núcleo: Esférico com aparência de
roda de carroça
- Organelas: Rico em RER
Adipócito: Armazenar gotículas de lipídios.
Função: Armazenamento de lipídios e
metabolismo de glicose e ácidos graxos.
Características:
- Núcleo e citoplasma variáveis.
Leucócitos: Possui diversas funções.
Linfócitos: Núcleo grande, citoplasma basófilo
e escasso. Vários tipos: TCD4+, TCD8+, etc.
Função imunológica.
Monocitos: Precursoras com macrófago.
Eosinófilo: Núcleo condensado e bilobulado,
citoplasma com muitos grânulos acidófilos.
Relação com alergias.
Basófilo: Núcleo condensado, citoplasma com
muitos grânulos basófilos. Relação com
alergias.
Neutrófilo: Núcleo condensado e
multilobulado, citoplasma com muitos
grânulos neutrófilos, fagocitose de bactérias.
Mesenquimatosa: O tecido conjuntivo se
origina do mesênquima, um tecido conjuntivo
primitivo com potencialidade de formar os
variados tipos e subtipos de tecido conjuntivo.
As células do mesênquima, células
mesenquimais, são formadas a partir do
folheto intermediário do embrião, o
mesoderma, no fim do primeiro mês de vida
intra-uterina. Algumas porções do
mesênquima da cabeça podem ter origem de
células da crista neural. Células mesenquimais
persistem durante toda a vida do indivíduo e
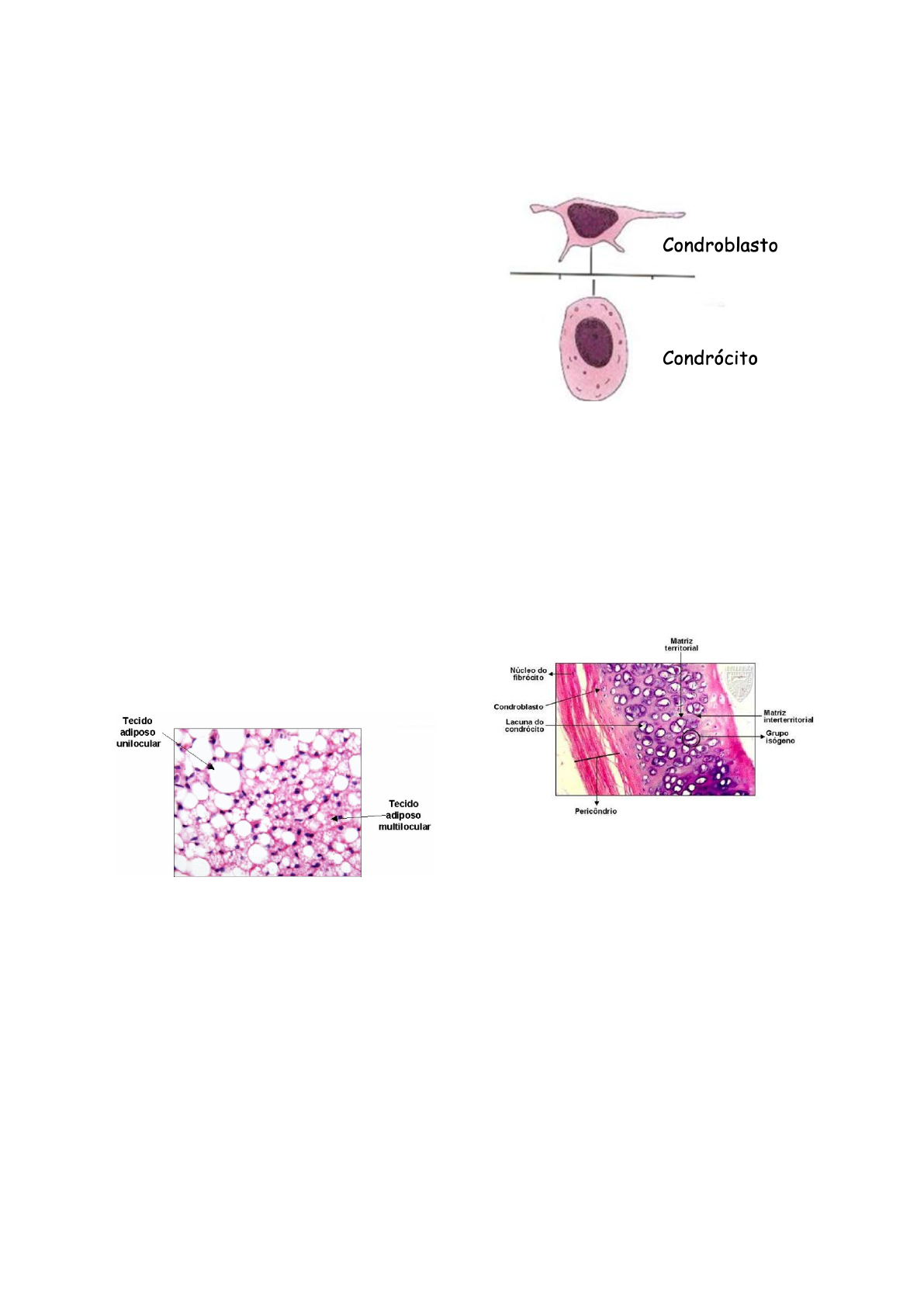
funcionam como células-tronco para a
reposição ou nova formação de tecido
conjuntivo.
Tecido Adiposo
O tecido adiposo apresenta as funções de
isolante térmico, de proteção dos órgãos contra
choques mecânicos e de reserva energética.
●Tipos:
Unilocular (branco/amarelo): As células
podem estar isoladas, sendo esféricas, ou
unidas, sendo poliédricas pela compreensão.
Produz energia (ATP). Cada célula adiposa é
envolvida por uma lâmina basal. No tecido
unilocular existem septos de conjuntivo que
contém vasos e nervos. Nesse tecido adiposo,
as fibras reticulares sustentam as células
adiposas. Serve como depósito de lipídios e
hidrólise dos triglicerídeos (estimulada pelo
frio, jejum, atividade física).
Multilocular (pardo): está facilmente
encontrado em animais que hibernam e em
fetos e recém nascidos, pois esse tecido faz a
termorregulação, ele produz calor, tem grande
vascularização, muitas mitocôndrias, mas
distribuição limitada na raça humana. Em
adultos, esses tecidos não crescem, sendo
poucos encontrados. Apresentam uma forma
poligonal.
●Obesidade Animal: Ocorre pelo
excesso de tecido adiposo no
organismo dos pets e ocasiona outros
danos à sua saúde, como a diabetes
mellitus. Este distúrbio endócrino é
provocado pela destruição das células
que produzem a insulina ou pela
redução da secreção e do efeito desse
hormônio.
Tecido Cartilaginoso
●Composição:
Células: condroblastos, sintetizam elementos
da matriz (periféricos e achatados) e
condrócitos são responsáveis pela manutenção
da matriz e pelo controle metabólico da
cartilagem na qual se encontram (centrais e
redondos).
Matriz: Relativamente rígida e é formada por
colágeno ou por colágeno com elastina (tipo I
ou II), além de glicoproteínas, rico em
proteoglicanas e ácido hialurônico (gel
hidratado).
Pericôndrio: Podemos encontrar fibroblastos
que podem se diferenciar em condroblastos.
Membrana conjuntiva (tecido conjuntivo
denso não modelado e frouxo) que envolve
externamente a cartilagem.
●Tipos:
Hialina: composta por células, matriz basófila
e colágeno tipo II. Está presente nas
articulações cartilaginosas e sinoviais
(diartrose - móveis), disco epifisário
(sinartrose - imóveis), trato respiratório, etc.
Elástica: composta por células e matriz
basófila com muita fibra elástica. Está presente
na epiglote, tuba auditiva, etc.
Fibrosas: composta por condrócitos e matriz
acidófila com colágeno tipo I. Não possui
pericôndrio e está presente em discos
invertebrais, menisco, etc.
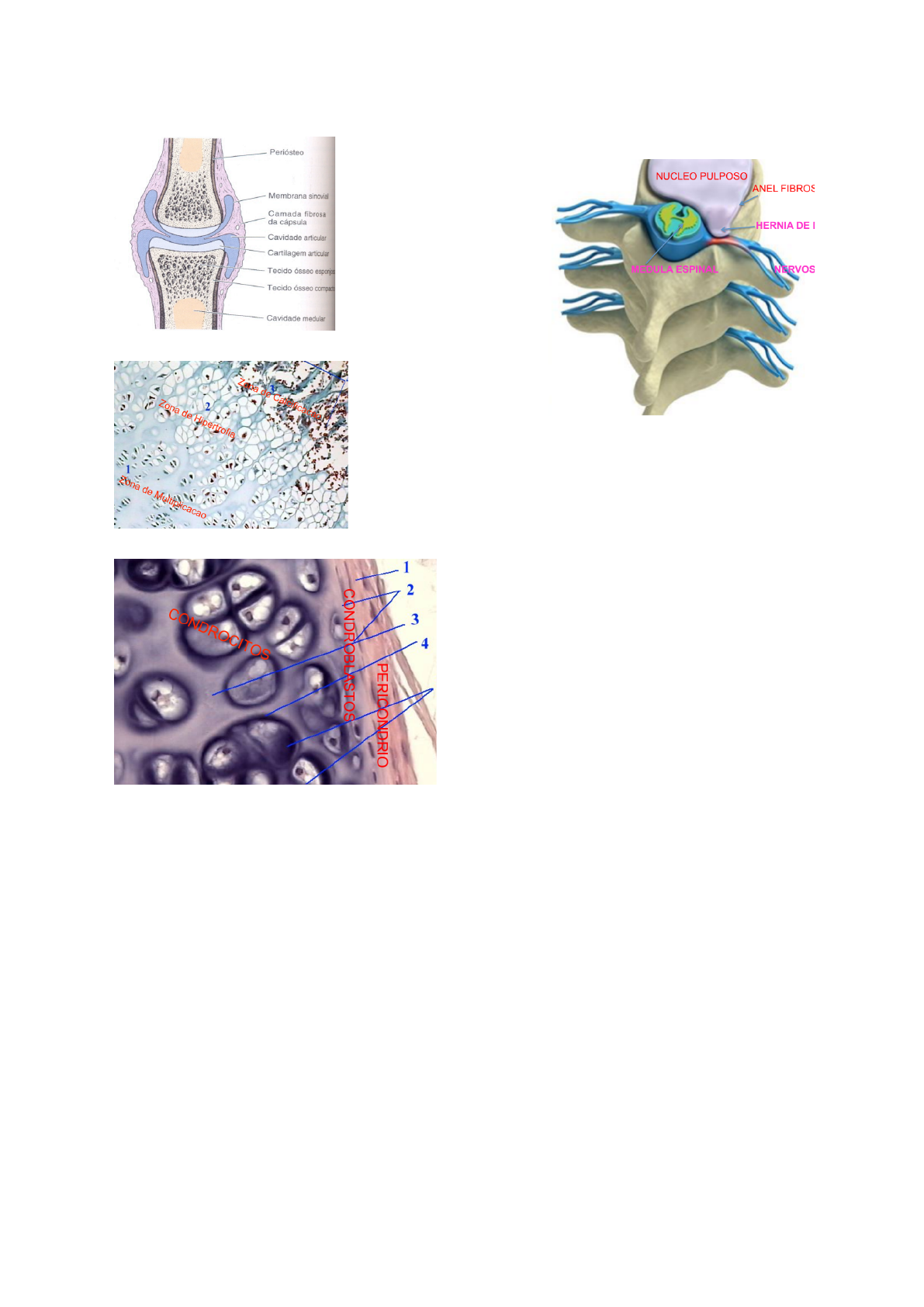
Cartilagem Articular
Disco Epifisário
Traquéia
●Hérnia de Disco: A coluna vertebral é
composta por vértebras, em cujo
interior existe um canal por onde passa
a medula espinhal ou nervosa. Entre as
vértebras estão os discos
intervertebrais, estruturas em forma de
anel, constituídas por tecido
cartilaginoso e elástico cuja função é
evitar o atrito entre uma vértebra e
outra e amortecer o impacto. Os discos
intervertebrais desgastam-se com o
tempo e o uso repetitivo, o que facilita
a formação de hérnias de disco, ou
seja, parte deles sai da posição normal
e comprime as raízes nervosas que
emergem da coluna. O problema é
mais frequente nas regiões lombar e
cervical, por serem áreas mais
expostas ao movimento e que
suportam mais carga.
●Degeneração (fisiológica no processo
de ossificação endocondral) e
Regeneração (lenta) da Cartilagem:
Crescimento Aposicional – Fibroblastos do
pericôndrio proliferam e se diferenciam para
repor a cartilagem.
Crescimento Intersticial – Condrócitos
pré-existentes proliferam para repor a
cartilagem.
Tecido Ósseo
É o principal componente dos nossos ossos,
estando diretamente relacionado à sustentação
do corpo e à proteção de diversos órgãos. Para
isso, ele apresenta células, matriz, periósteo e
endósteo.
●Células
Osteoprogenitoras: Precursoras dos
osteoblastos e são renováveis derivadas de
células tronco mesenquimais na medula óssea.
Osteoblastos: Vem da diferenciação das
osteoprogenitoras. São Células jovens com
intensa atividade metabólica e responsáveis
pela produção da parte orgânica da matriz
óssea, composta por colágeno tipo I,
glicoproteínas e proteoglicanas. Também
concentram fosfato de cálcio, participando da
mineralização da matriz.
Osteócitos: Essenciais para a manutenção da
matriz óssea e sua morte é responsável pela
reabsorção da matriz.
Osteoclastos: São células gigantes,
intensamente ramificadas. Elas secretam para
dentro da matriz óssea íons de hidrogênio,
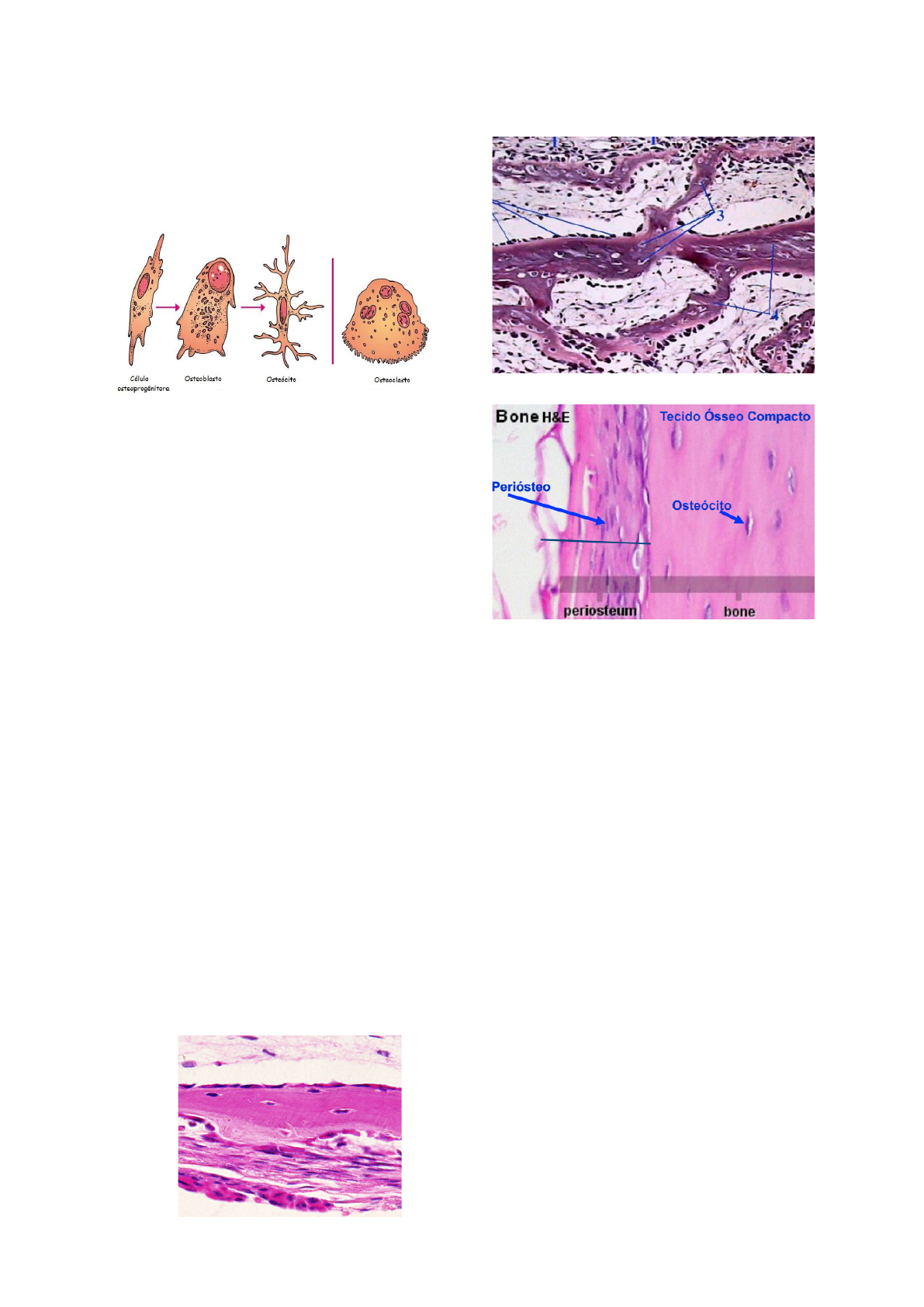
colagenases e hidrolases, digerindo
(absorvendo) a matriz óssea e dissolvendo os
cristais de sais de cálcio. A atividade desta
célula é comandada pela calcitonina e
paratormônio.
●Matriz
Parte Orgânica: 95% colágeno tipo I;
Glicosaminoglicanos e proteoglicanos
semelhantes aos da cartilagem; Glicoproteínas
adesivas (osteonectina - liga colágeno e
proteoglicanos).
Parte Inorgânica: Os íons mais encontrados
são o fosfato e o cálcio que formam cristais de
hidroxiapatita. Os íons da superfície deste
cristal são hidratados existindo, portanto, uma
camada de água à volta onde estão dissolvidos
alguns íons, quando é necessário cálcio, o
primeiro a ser mobilizado é o que está nesta
camada à volta dos cristais.
●Periósteo: Região do osso que
contém vasos sanguíneos e nervos que
penetram nos ossos por pequenos
orifícios. Reveste toda a superfície
externa óssea.
●Endósteo: Reveste a superfície
interna, não somente as grandes
cavidades ósseas (p. ex. os canais
medulares), mas todas pequenas
cavidades situadas entre trabéculas do
osso esponjoso e até mesmo a parede
interna dos canais de Havers.
Tecido ósseo com região esponjosa
Tecido ósseo com região compacta
●Nutrição: Canal de Havers é uma
série de tubos estreitos dentro dos
ossos por onde passam vasos
sanguíneos e células nervosas. São
formados por lamelas concêntricas de
fibras colágenas. São encontrados na
região mais compacta do osso da
diáfise óssea. Possuem a função de
fornecer nutrientes, minérios e enervar
o osso. Já os canais de Volkmann
permitem que a circulação sanguínea e
linfática percorra em comprimento
cada sistema de Havers e são
responsáveis pela nutrição dos
osteócitos de cada ósteon.
●Tipos de Tecido Ósseo
Ossos imaturos, primário ou não lamelar:
Não possuem os canais mencionados e a
matriz não é calcificada. O osso imaturo é
sempre o que primeiro se forma: durante a
vida fetal, durante a remodelação óssea,
durante a consolidação de fraturas. Em adultos
existe só em poucos locais do corpo, como por
exemplo nos alvéolos dentários, as fibras
colágenas da matriz se dispõem em muitas

direções, sem nenhuma organização
específica.
Ossos maduros,secundário ou lamelar:
Possuem sistema de Havers - ou Ósteon -
paralelo ao periósteo e sistema de Volkmann
perpendicular ao periósteo. Tem matriz
calcificada. O osso maduro que
gradativamente substitui o osso imaturo é o
tipo que predomina no adulto, as fibras
colágenas estão organizadas em delgadas
lâminas denominadas lamelas ósseas. No
interior de cada lamela as fibras colágenas se
dispõem paralelamente entre si. No entanto,
comparando lamelas adjacentes, os conjuntos
de fibras colágenas de uma lamela mantêm
angulação em relação às fibras da lamelas
vizinhas.
●Processo de Ossificação
Ossificação Intramembranosa: A ossificação
intramembranosa ocorre no interior de
membranas de tecido mesenquimal durante a
vida intrauterina e de membranas de tecido
conjuntivo na vida pós-natal. Este processo
forma os ossos frontal e parietal e de partes do
occipital, do temporal e dos maxilares superior
e inferior. Contribui também para o
crescimento dos ossos curtos e para o aumento
em espessura dos ossos longos. Células
mesenquimatosas se diferenciam e se
transformam em grupos de osteoblastos que
sintetizam uma matriz ainda não mineralizada,
o osteoide, que logo se mineraliza. Os
osteoblastos que acabam sendo totalmente
envolvidos pela matriz se tornam osteócitos.
Surgem, simultaneamente, vários desses
grupos de células no centro de ossificação e
ocorre confluência de pontes ou traves de
tecido ósseo recém-formadas, mantendo
espaços entre si preenchidos por células
mesenquimais, células osteoprogenitoras e
vasos sanguíneos, o que confere ao osso uma
estrutura esponjosa. As células
mesenquimatosas presentes nesses espaços dão
origem à medula óssea. Os vários centros de
ossificação crescem radialmente e acabam por
se fundir e substituir a membrana conjuntiva
preexistente. A palpação do crânio dos
recém-nascidos revela áreas moles – as
fontanelas –, nas quais as membranas
conjuntivas ainda não foram substituídas por
tecido ósseo.
Ossificação Endocondral: A ossificação
endocondral tem início sobre uma peça de
cartilagem hialina que tem formato semelhante
ao do osso que se vai formar. Esse tipo de
ossificação é o principal responsável pela
formação dos ossos curtos e longos e consiste
em:
As células da cartilagem hialina sofrem várias
modificações: hipertrofia dos condrócitos; a
matriz cartilaginosa situada entre os
condrócitos hipertróficos reduz-se a finos
tabiques e sofre calcificação; morte dos
condrócitos por apoptose;
As cavidades previamente ocupadas pelos
condrócitos são invadidas por capilares
sanguíneos e células osteogênicas vindas do
tecido conjuntivo adjacente. Essas células se
diferenciam em osteoblastos, que depositarão
matriz óssea sobre os tabiques de cartilagem
calcificada. Os osteócitos derivados dos
osteoblastos são envolvidos por matriz óssea;
dessa maneira, aparece tecido ósseo onde antes
havia tecido cartilaginoso, sem que ocorra
transformação deste tecido naquele. Os
tabiques de matriz calcificada da cartilagem
servem apenas de ponto de apoio para a
deposição de tecido ósseo.
Nos ossos longos, após substituição do tecido
cartilaginoso por tecido ósseo, a cartilagem
hialina permanece restrita a apenas dois locais:
a cartilagem articular, que persistirá por toda a
vida e não contribui para a formação de tecido
ósseo, e o disco epifisário ou cartilagem de
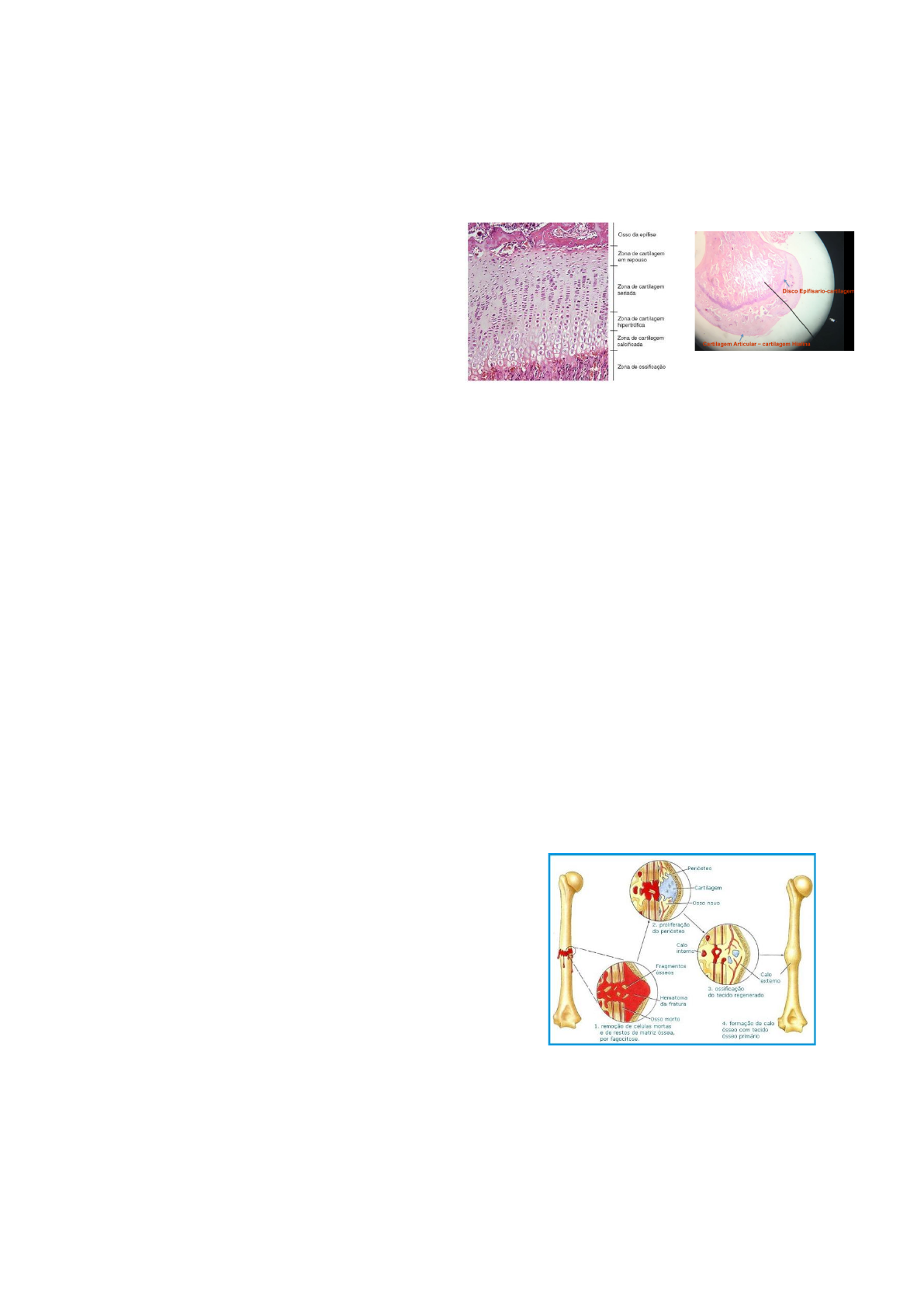
conjugação. O disco epifisário é, portanto, um
disco de cartilagem hialina situado entre a
epífise e a diáfise, que não foi penetrado por
tecido ósseo durante a ossificação. Ele será
responsável pelo crescimento longitudinal do
osso e desaparecerá por ossificação
aproximadamente aos 18 a 20 anos de idade,
determinando a parada do crescimento
longitudinal dos ossos. No disco epifisário,
distinguem-se cinco zonas de características
estruturais e funcionais diferentes, dispostas a
partir da face do disco apoiada na epífise:
- Zona de cartilagem em repouso: na qual
existe cartilagem hialina sem qualquer
alteração;
- Zona de cartilagem seriada: na qual os
condrócitos dividem-se rapidamente e formam
colunas paralelas de células achatadas e
empilhadas no sentido longitudinal do osso;
- Zona de cartilagem hipertrófica: apresenta
condrócitos muito volumosos, com depósitos
citoplasmáticos de glicogênio e lipídios. A
matriz fica reduzida a tabiques delgados
situados entre as células hipertróficas. Os
condrócitos entram em apoptose;
- Zona de cartilagem calcificada: zona
estreita em que ocorre a mineralização dos
delgados tabiques de matriz cartilaginosa. É
constituída pelos tabiques e pelos espaços
entre eles, ocupados por restos de condrócitos;
- Zona de ossificação: zona em que é formado
tecido ósseo. Capilares sanguíneos e células
osteoprogenitoras originadas do periósteo
invadem os espaços deixados pelos
condrócitos mortos. As células
osteoprogenitoras se diferenciam em
osteoblastos, que formam uma camada
contínua sobre os restos da matriz
cartilaginosa calcificada, onde os osteoblastos
depositam a matriz óssea.
●Reparo de Fratura (osteoblasto e
osteoclasto): Revestindo o osso
encontramos uma camada de tecidos
conjuntivos fibrosos através do qual os
vasos atingem o tecido rígido,
denominado de periósteo. Na linha da
fratura, originalmente preenchida por
sangue e fibrina, forma-se após poucas
semanas o tecido de granulação,
constituído por capilares neoformados,
fibroblastos e células mesenquimais
imaturas (osteogênicas) e
multipotenciais. Estas têm capacidade
para diferenciar-se em condroblastos,
que, depositando matriz cartilaginosa,
originarão o calo cartilaginoso, ou em
osteoblastos, que depositam matriz
óssea, originando diretamente osso
neoformado (portanto, ossificação
intramembranosa). O conjunto dos
dois tecidos forma o calo provisório da
fratura.
●Remodelação Óssea (osteoblasto e
osteoclasto): É processo contínuo de
destruição de osso velho e construção
de osso novo. Quando o osso velho é
destruído pelas células chamadas
osteoclastos, pequenos “buracos” se
formam. Esses “buracos” são
Prévia do material em texto
Tecido Conjuntivo Propriamente Dito Características: Possui abundante matriz extracelular, grande variedade de tipos celulares, possui vasos sanguíneos, possui vasos linfáticos e nervos, é um tecido mais diferenciado que o epitelial, é o mais encontrado no organismo e está presente em todos os órgãos. Funções: Preenche todos os espaços entre os tecidos restantes, estabelece ligação entre os órgãos, permite o transporte de metabólitos, participa na defesa do organismo, sustentação, preenchimento, armazenamento, transporte, reparo, cicatrização e resistência. Composição: Matriz, fibras e células. Tipos: Tecido Conjuntivo Frouxo (abaixo de um epitélio) e Tecido Conjuntivo Denso ou Fibroso. O denso pode ser modelado/elástico (tendão) e não modelado/reticular (derme reticular). ● Frouxo: Muito gel hidratado e pouco colágeno na matriz. É o tecido de maior distribuição no organismo. Preenche espaços não ocupados por outros tecidos; Apoia e nutre células epiteliais, envolve nervos, músculos e vasos sanguíneos e linfáticos, faz parte da estrutura de muitos órgãos; Desempenha importante papel no isolamento de infecções localizadas e nos processos de reparo e cicatrização. É um tecido claro, próximo ao epitélio, abaixo da membrana basal, de consistência delicada, flexível e pouco resistente às trações. PELE (Derme Papilar) 100X Traquéia 400x ● Denso: Muito colágeno e pouco gel hidratado. É de consistência mais fibrosa, mais espesso e resistente às trações. É encontrado no sistema esquelético nos tendões, ligamentos de colágeno e articulações fibrosas (suturas do crânio). O não-modelado é um tecido mais espesso, com predomínio de fibras colágenas do tipo I e confere resistência ao tecido. Derme Reticular 400x Esôfago O modelado é um tecido espesso, com predomínio de fibras colágenas do tipo I e confere resistência ao tecido, entretanto é resistente às tensões em uma única direção (tendões em 400x abaixo). ● Tecido Conjuntivo Embrionário Mucoso: Cordão Umbilical (em 100x abaixo). Tecido rico em células mesenquimais (pluripotentes). ● Fibras: Reticulares: Colágeno tipo I e III; Elásticas (aorta): Elastina, oxitalânicas e elaunínicas. ● Biossíntese do Colágeno: ● Alterações na Biossíntese: ● Osteogenesis imperfecta: Mutação ou deleção do colágeno tipo I do tecido conjuntivo causando ossos frágeis e quebradiços. ● Esclerose Sistêmica Progressiva: Acúmulo exagerado de colágeno nos tecidos causando fibrose em órgãos como rins e fígado. ● Quelóide: Aumento da produção de colágeno que causa cicatrizes exageradas da pele. ● Escorbuto: Ausência de vitamina C, provocando produção de colágeno defeituoso em excesso causando gengivas sangrentas, ligamentos frágeis e queda de dentes. ● Estrias: Caracterizam-se por um rompimento das fibras elásticas e colágenas que sustentam a camada intermediária da pele, formada por colágeno e elastina (responsáveis pela sua elasticidade e tonicidade). Afetam homens, mulheres em idade adulta ou durante a adolescência, mulheres no transcorrer da gestação, e até mesmo crianças não escapam das estrias. Geralmente são comuns nas mamas, quadris, culotes, coxas e nádegas. Cerca de 90% das mulheres desenvolvem estrias durante a gravidez. ● Celulite: Causada pelo acúmulo de gordura, água e toxinas nas células. É a inflamação do tecido celular. ● Quelóide: É uma hipertrofia celular (aumento da vascularização e dos fibroblastos) que ocorre nas lesões cicatriciais de algumas regiões do corpo. Geralmente, os fibroblastos formam uma ponte entre as bordas da ferida, permitindo que as células do epitélio cresçam nesta estrutura, reparando a ferida original com um tecido colagenoso coberto por células. Todavia, quando formam quelóide, tal reparo ocorre em excesso gerando, assim, uma cicatriz endurecida, que se eleva acima do nível normal da pele. O formato costuma ser irregular, e a lesão tem a tendência de aumentar progressivamente com o passar do tempo. ● Quelóides em Animais: Entre os animais, os equinos são bastante sujeitos. Não há maneira realmente efetiva de contorná-lo que não inclua o uso de moléculas específicas que neutralizam o excesso de atividade da serotonina S2 e/ou sua ligação aos receptores nos fibroblastos. A utilização da ketanserina a 0,25% (Vulketan Gel), por ser um antagonista da serotonina S2 é uma alternativa bastante eficiente nesse aspecto, já que estimula a formação de um tecido de granulação, impedindo o excesso de produção do mesmo nas bordas da lesão. ● Matriz Extracelular: Mistura complexa altamente hidratada de moléculas aniônicas (glicosaminoglicanos, proteoglicanos e glicoproteínas de adesão fibronectina e laminina – importante no desenvolvimento dos tecidos embrionários). ● Pressão Hidrostática X Pressão Osmótica: Extremidade Arterial: ALTA pressão hidrostática e BAIXA pressão coloidosmótica. Isso significa a saída de ultrafiltrado do plasma (H2O + Proteínas + Minerais) do vaso sanguíneo para o interstício do conjuntivo para formar a matriz extracelular (extravasamento de líquidos para fora do vaso). Extremidade Venosa: BAIXA pressão hidrostática e ALTA pressão coloidosmótica (atrito das macromoléculas/ solutos com albumina na parede do vaso). Isso significa o retorno do ultrafiltrado do plasma (H2O + Proteínas + Minerais) do interstício do conjuntivo, retornando à porção venosa com auxílio dos vasos linfáticos. ● Edema: Edema refere-se a um acúmulo anormal (patológico) de líquido no espaço intersticial devido ao desequilíbrio entre a pressão hidrostática e osmótica. É constituído de uma solução aquosa de sais e proteínas do plasma e sua composição varia conforme a causa do edema. Quando o líquido se acumula no corpo inteiro diz-se que é um edema generalizado. Podemos dizer que quando um edema se forma é sinal de doença, que pode ser cardíaca, hepática, desnutrição grave, hipotireoídismo, obstrução venosa e ou linfática. Por ocasião de qualquer tipo de edema, em qualquer localização, sua presença faz diminuir a velocidade da circulação do sangue, assim prejudicando a nutrição e a eficiência dos tecidos. Suas fisiopatologias são: diminuição da pressão osmótica das proteínas, promovendo perda proteica e síntese inadequada, aumento da pressão hidrostática, obstrução dos vasos linfáticos, retenção de sódio (fator mais importante para edema generalizado com influência hormonal) e aumento da permeabilidade capilar (inflamação, anemia e alterações vasomotoras). ● Tipos de Edemas: Edema generalizado: acontece quando o mesmo se espalha por todo o corpo e nas cavidades pré-formadas. Tipos de edemas generalizados: Edema renal, edema cardíaco, edema da gravidez e edema das cirroses hepáticas. ● 5 sinais da inflamação: calor (agitação celular/migração), rubor (vermelhidão), tumor (edema), dor (nociceptores) e perda das funções. ● Fases da Cicatrização: ● Células: Fibroblastos: Células mais comuns do tecido conjuntivo e possui estado ativo. Função: produção de colágeno, elastina, GAG, proteoglicanas, glicoproteínas. Promove a cicatrização. Características: - Citoplasma: abundante e basófilo. - Núcleo: descondensado, grande e fracamente corado - Organelas: rico em RER e C. Golgi Fibrócitos: Possui estado quiescente e é pobre em organelas. são menores que os fibroblastos e tendem a um aspecto fusiforme, apresentam poucos prolongamentos citoplasmáticos e o núcleo é menor, mais escuro e mais alongado do que o fibroblasto. Seu citoplasma é acidófilo, com pouca quantidade de retículo endoplasmático rugoso. Havendo um estímulo, como ocorre nos processos de cicatrização, o fibrócito pode voltar a sintetizar fibras, reassumindo a forma de fibroblasto. Características: - Citoplasma: Escasso - Núcleo: condensado, pequeno e bem basófilo Macrófago: Tem origem no monócito (sangue). Função: fagocitose, limpeza e defesa. Características: - Citoplasma : Abundante com prolongamentos. - Núcleo : Grande e basófilo . - Organelas : Rico em C. Golgi e lisossomos. Mastócito: Relacionado a inflamações e alergias. Função: Alergias, inflamação e defesa. Características- Citoplasma: Abundante . - Núcleo: Pequeno, esférico e central . - Organelas: Pouco visíveis e muitos grânulos (Histamina, heparina …). Plasmócito: Forma ativa do linfócito B. Função: Produção de anticorpos e imunidade humoral. Características: - Citoplasma: Basófilo - Núcleo: Esférico com aparência de roda de carroça - Organelas: Rico em RER Adipócito: Armazenar gotículas de lipídios. Função: Armazenamento de lipídios e metabolismo de glicose e ácidos graxos. Características: - Núcleo e citoplasma variáveis. Leucócitos: Possui diversas funções. Linfócitos: Núcleo grande, citoplasma basófilo e escasso. Vários tipos: TCD4+, TCD8+, etc. Função imunológica. Monocitos: Precursoras com macrófago. Eosinófilo: Núcleo condensado e bilobulado, citoplasma com muitos grânulos acidófilos. Relação com alergias. Basófilo: Núcleo condensado, citoplasma com muitos grânulos basófilos. Relação com alergias. Neutrófilo: Núcleo condensado e multilobulado, citoplasma com muitos grânulos neutrófilos, fagocitose de bactérias. Mesenquimatosa: O tecido conjuntivo se origina do mesênquima, um tecido conjuntivo primitivo com potencialidade de formar os variados tipos e subtipos de tecido conjuntivo. As células do mesênquima, células mesenquimais, são formadas a partir do folheto intermediário do embrião, o mesoderma, no fim do primeiro mês de vida intra-uterina. Algumas porções do mesênquima da cabeça podem ter origem de células da crista neural. Células mesenquimais persistem durante toda a vida do indivíduo e funcionam como células-tronco para a reposição ou nova formação de tecido conjuntivo. Tecido Adiposo O tecido adiposo apresenta as funções de isolante térmico, de proteção dos órgãos contra choques mecânicos e de reserva energética. ● Tipos: Unilocular (branco/amarelo): As células podem estar isoladas, sendo esféricas, ou unidas, sendo poliédricas pela compreensão. Produz energia (ATP). Cada célula adiposa é envolvida por uma lâmina basal. No tecido unilocular existem septos de conjuntivo que contém vasos e nervos. Nesse tecido adiposo, as fibras reticulares sustentam as células adiposas. Serve como depósito de lipídios e hidrólise dos triglicerídeos (estimulada pelo frio, jejum, atividade física). Multilocular (pardo): está facilmente encontrado em animais que hibernam e em fetos e recém nascidos, pois esse tecido faz a termorregulação, ele produz calor, tem grande vascularização, muitas mitocôndrias, mas distribuição limitada na raça humana. Em adultos, esses tecidos não crescem, sendo poucos encontrados. Apresentam uma forma poligonal. ● Obesidade Animal: Ocorre pelo excesso de tecido adiposo no organismo dos pets e ocasiona outros danos à sua saúde, como a diabetes mellitus. Este distúrbio endócrino é provocado pela destruição das células que produzem a insulina ou pela redução da secreção e do efeito desse hormônio. Tecido Cartilaginoso ● Composição: Células: condroblastos, sintetizam elementos da matriz (periféricos e achatados) e condrócitos são responsáveis pela manutenção da matriz e pelo controle metabólico da cartilagem na qual se encontram (centrais e redondos). Matriz: Relativamente rígida e é formada por colágeno ou por colágeno com elastina (tipo I ou II), além de glicoproteínas, rico em proteoglicanas e ácido hialurônico (gel hidratado). Pericôndrio: Podemos encontrar fibroblastos que podem se diferenciar em condroblastos. Membrana conjuntiva (tecido conjuntivo denso não modelado e frouxo) que envolve externamente a cartilagem. ● Tipos: Hialina: composta por células, matriz basófila e colágeno tipo II. Está presente nas articulações cartilaginosas e sinoviais (diartrose - móveis), disco epifisário (sinartrose - imóveis), trato respiratório, etc. Elástica: composta por células e matriz basófila com muita fibra elástica. Está presente na epiglote, tuba auditiva, etc. Fibrosas: composta por condrócitos e matriz acidófila com colágeno tipo I. Não possui pericôndrio e está presente em discos invertebrais, menisco, etc. Cartilagem Articular Disco Epifisário Traquéia ● Hérnia de Disco: A coluna vertebral é composta por vértebras, em cujo interior existe um canal por onde passa a medula espinhal ou nervosa. Entre as vértebras estão os discos intervertebrais, estruturas em forma de anel, constituídas por tecido cartilaginoso e elástico cuja função é evitar o atrito entre uma vértebra e outra e amortecer o impacto. Os discos intervertebrais desgastam-se com o tempo e o uso repetitivo, o que facilita a formação de hérnias de disco, ou seja, parte deles sai da posição normal e comprime as raízes nervosas que emergem da coluna. O problema é mais frequente nas regiões lombar e cervical, por serem áreas mais expostas ao movimento e que suportam mais carga. ● Degeneração (fisiológica no processo de ossificação endocondral) e Regeneração (lenta) da Cartilagem: Crescimento Aposicional – Fibroblastos do pericôndrio proliferam e se diferenciam para repor a cartilagem. Crescimento Intersticial – Condrócitos pré-existentes proliferam para repor a cartilagem. Tecido Ósseo É o principal componente dos nossos ossos, estando diretamente relacionado à sustentação do corpo e à proteção de diversos órgãos. Para isso, ele apresenta células, matriz, periósteo e endósteo. ● Células Osteoprogenitoras: Precursoras dos osteoblastos e são renováveis derivadas de células tronco mesenquimais na medula óssea. Osteoblastos: Vem da diferenciação das osteoprogenitoras. São Células jovens com intensa atividade metabólica e responsáveis pela produção da parte orgânica da matriz óssea, composta por colágeno tipo I, glicoproteínas e proteoglicanas. Também concentram fosfato de cálcio, participando da mineralização da matriz. Osteócitos: Essenciais para a manutenção da matriz óssea e sua morte é responsável pela reabsorção da matriz. Osteoclastos: São células gigantes, intensamente ramificadas. Elas secretam para dentro da matriz óssea íons de hidrogênio, colagenases e hidrolases, digerindo (absorvendo) a matriz óssea e dissolvendo os cristais de sais de cálcio. A atividade desta célula é comandada pela calcitonina e paratormônio. ● Matriz Parte Orgânica: 95% colágeno tipo I; Glicosaminoglicanos e proteoglicanos semelhantes aos da cartilagem; Glicoproteínas adesivas (osteonectina - liga colágeno e proteoglicanos). Parte Inorgânica: Os íons mais encontrados são o fosfato e o cálcio que formam cristais de hidroxiapatita. Os íons da superfície deste cristal são hidratados existindo, portanto, uma camada de água à volta onde estão dissolvidos alguns íons, quando é necessário cálcio, o primeiro a ser mobilizado é o que está nesta camada à volta dos cristais. ● Periósteo: Região do osso que contém vasos sanguíneos e nervos que penetram nos ossos por pequenos orifícios. Reveste toda a superfície externa óssea. ● Endósteo: Reveste a superfície interna, não somente as grandes cavidades ósseas (p. ex. os canais medulares), mas todas pequenas cavidades situadas entre trabéculas do osso esponjoso e até mesmo a parede interna dos canais de Havers. Tecido ósseo com região esponjosa Tecido ósseo com região compacta ● Nutrição: Canal de Havers é uma série de tubos estreitos dentro dos ossos por onde passam vasos sanguíneos e células nervosas. São formados por lamelas concêntricas de fibras colágenas. São encontrados na região mais compacta do osso da diáfise óssea. Possuem a função de fornecer nutrientes, minérios e enervar o osso. Já os canais de Volkmann permitem que a circulação sanguínea e linfática percorra em comprimento cada sistema de Havers e são responsáveis pela nutrição dos osteócitos de cada ósteon. ● Tipos de Tecido Ósseo Ossos imaturos, primário ou não lamelar: Não possuem os canais mencionados e a matriz não é calcificada. O osso imaturo é sempre o que primeiro se forma: durante a vida fetal, durante a remodelação óssea, durante a consolidação de fraturas. Em adultos existe só em poucos locais do corpo, como por exemplo nos alvéolos dentários, as fibras colágenas da matriz se dispõem em muitas direções,sem nenhuma organização específica. Ossos maduros, secundário ou lamelar: Possuem sistema de Havers - ou Ósteon - paralelo ao periósteo e sistema de Volkmann perpendicular ao periósteo. Tem matriz calcificada. O osso maduro que gradativamente substitui o osso imaturo é o tipo que predomina no adulto, as fibras colágenas estão organizadas em delgadas lâminas denominadas lamelas ósseas. No interior de cada lamela as fibras colágenas se dispõem paralelamente entre si. No entanto, comparando lamelas adjacentes, os conjuntos de fibras colágenas de uma lamela mantêm angulação em relação às fibras da lamelas vizinhas. ● Processo de Ossificação Ossificação Intramembranosa: A ossificação intramembranosa ocorre no interior de membranas de tecido mesenquimal durante a vida intrauterina e de membranas de tecido conjuntivo na vida pós-natal. Este processo forma os ossos frontal e parietal e de partes do occipital, do temporal e dos maxilares superior e inferior. Contribui também para o crescimento dos ossos curtos e para o aumento em espessura dos ossos longos. Células mesenquimatosas se diferenciam e se transformam em grupos de osteoblastos que sintetizam uma matriz ainda não mineralizada, o osteoide, que logo se mineraliza. Os osteoblastos que acabam sendo totalmente envolvidos pela matriz se tornam osteócitos. Surgem, simultaneamente, vários desses grupos de células no centro de ossificação e ocorre confluência de pontes ou traves de tecido ósseo recém-formadas, mantendo espaços entre si preenchidos por células mesenquimais, células osteoprogenitoras e vasos sanguíneos, o que confere ao osso uma estrutura esponjosa. As células mesenquimatosas presentes nesses espaços dão origem à medula óssea. Os vários centros de ossificação crescem radialmente e acabam por se fundir e substituir a membrana conjuntiva preexistente. A palpação do crânio dos recém-nascidos revela áreas moles – as fontanelas –, nas quais as membranas conjuntivas ainda não foram substituídas por tecido ósseo. Ossificação Endocondral: A ossificação endocondral tem início sobre uma peça de cartilagem hialina que tem formato semelhante ao do osso que se vai formar. Esse tipo de ossificação é o principal responsável pela formação dos ossos curtos e longos e consiste em: As células da cartilagem hialina sofrem várias modificações: hipertrofia dos condrócitos; a matriz cartilaginosa situada entre os condrócitos hipertróficos reduz-se a finos tabiques e sofre calcificação; morte dos condrócitos por apoptose; As cavidades previamente ocupadas pelos condrócitos são invadidas por capilares sanguíneos e células osteogênicas vindas do tecido conjuntivo adjacente. Essas células se diferenciam em osteoblastos, que depositarão matriz óssea sobre os tabiques de cartilagem calcificada. Os osteócitos derivados dos osteoblastos são envolvidos por matriz óssea; dessa maneira, aparece tecido ósseo onde antes havia tecido cartilaginoso, sem que ocorra transformação deste tecido naquele. Os tabiques de matriz calcificada da cartilagem servem apenas de ponto de apoio para a deposição de tecido ósseo. Nos ossos longos, após substituição do tecido cartilaginoso por tecido ósseo, a cartilagem hialina permanece restrita a apenas dois locais: a cartilagem articular, que persistirá por toda a vida e não contribui para a formação de tecido ósseo, e o disco epifisário ou cartilagem de conjugação. O disco epifisário é, portanto, um disco de cartilagem hialina situado entre a epífise e a diáfise, que não foi penetrado por tecido ósseo durante a ossificação. Ele será responsável pelo crescimento longitudinal do osso e desaparecerá por ossificação aproximadamente aos 18 a 20 anos de idade, determinando a parada do crescimento longitudinal dos ossos. No disco epifisário, distinguem-se cinco zonas de características estruturais e funcionais diferentes, dispostas a partir da face do disco apoiada na epífise: - Zona de cartilagem em repouso: na qual existe cartilagem hialina sem qualquer alteração; - Zona de cartilagem seriada: na qual os condrócitos dividem-se rapidamente e formam colunas paralelas de células achatadas e empilhadas no sentido longitudinal do osso; - Zona de cartilagem hipertrófica: apresenta condrócitos muito volumosos, com depósitos citoplasmáticos de glicogênio e lipídios. A matriz fica reduzida a tabiques delgados situados entre as células hipertróficas. Os condrócitos entram em apoptose; - Zona de cartilagem calcificada: zona estreita em que ocorre a mineralização dos delgados tabiques de matriz cartilaginosa. É constituída pelos tabiques e pelos espaços entre eles, ocupados por restos de condrócitos; - Zona de ossificação: zona em que é formado tecido ósseo. Capilares sanguíneos e células osteoprogenitoras originadas do periósteo invadem os espaços deixados pelos condrócitos mortos. As células osteoprogenitoras se diferenciam em osteoblastos, que formam uma camada contínua sobre os restos da matriz cartilaginosa calcificada, onde os osteoblastos depositam a matriz óssea. ● Reparo de Fratura (osteoblasto e osteoclasto): Revestindo o osso encontramos uma camada de tecidos conjuntivos fibrosos através do qual os vasos atingem o tecido rígido, denominado de periósteo. Na linha da fratura, originalmente preenchida por sangue e fibrina, forma-se após poucas semanas o tecido de granulação, constituído por capilares neoformados, fibroblastos e células mesenquimais imaturas (osteogênicas) e multipotenciais. Estas têm capacidade para diferenciar-se em condroblastos, que, depositando matriz cartilaginosa, originarão o calo cartilaginoso, ou em osteoblastos, que depositam matriz óssea, originando diretamente osso neoformado (portanto, ossificação intramembranosa). O conjunto dos dois tecidos forma o calo provisório da fratura. ● Remodelação Óssea (osteoblasto e osteoclasto): É processo contínuo de destruição de osso velho e construção de osso novo. Quando o osso velho é destruído pelas células chamadas osteoclastos, pequenos “buracos” se formam. Esses “buracos” são reparados por osteoblastos, células construtoras de osso novo. O cálcio e outros minerais endurecem os ossos, aumentando a sua densidade. O pico de massa óssea é atingido ao redor dos 30 anos de idade. Depois disso, tanto no homem quanto na mulher, pode começar a perda gradual de massa óssea. ● Osteoporose: Quando muito osso é perdido, os ossos tornam-se frágeis e podem se quebrar facilmente. Ossos sadios são caracterizados por osso trabecular esponjoso que é constituído por milhares de traves interconectadas fortemente entre si. Na osteoporose, o osso cortical se afina gradualmente e os “buracos” do osso trabecular se tornam cada vez maiores e irregulares. Quando a estrutura interna do osso for comprometida, o traumatismo de uma pequena queda ou mesmo o peso normal do corpo pode causar fraturas. Na coluna vertebral, as fraturas por compressão podem resultar em dores nas costas, diminuição da estatura e corcunda. Nas mulheres ela é mais acentuada devido à menopausa, pois o declínio do hormônio estrógeno tem um papel importante na manutenção da “força” óssea. Fatores de Risco: uso prolongado de prednisona, anticonvulsivantes quimioterapia, excesso de álcool e/ou fumo, baixa ingestão de cálcio e/ou vitamina D e inatividade física prolongada podem reduzir a densidade óssea e, ainda, desencadear um excesso da atividade da glândula tireóide com consequente produção excessiva de paratormônio (hiperparatireoidismo primário). Osteoporose e Paratormônio: O paratormônio é um hormônio produzido pelas células principais da Paratireóide (4 glândulas que se localizam na parte posterior da tireóide). Sua secreção é regulada pelo nível plasmático de cálcio (calcemia) caindo a zero quando este excede 12 mg/100 mL e aumentando quando o cálcio plasmático cai. Sua ação ocorre em três locais: Nos ossos (através da ativação dos osteoclastos); No intestino (aumentando, de forma indireta, a absorção de cálcio); No rim (aumentando a absorção do cálcio no túbulo contorcido distal). Osteoporose e Calcitonina: A calcitoninaage como um antagonista fisiológico do paratormônio, impedindo que o cálcio se eleve acima dos níveis fisiológicos. Atua principalmente no osso, causando uma diminuição da reabsorção óssea através da inibição da atividade osteoclástica. A secreção da calcitonina, produzida pela células (C) principais da tireóide é estimulada pelos níveis plasmáticos de cálcio, quando estes são elevados, a produção de calcitonina aumenta. A produção de calcitonina é estimulada pelos estrogênios, o que pode explicar a osteoporose aumentada após a menopausa. ● Osteoperose: Refere-se a um grupo de doenças hereditárias raras , as quais se manifestam devido a uma disfunção nos osteoclastos, resultando em aumento da densidade óssea de forma difusa. Aumento da densidade do tecido ósseo, os ossos são passíveis de fraturas como “pedaço de giz” e sendo esta uma característica de risco de fraturas. Anemia leucoeritroblástica que decorre devido a obliteração da medula óssea. Causando baixa na imunidade, baixo hematócrito e hemoglobina e infecções recorrentes. ● Raquitismo: Deficiência de vitamina D ou de cálcio faz com que a estrutura do osso fique fraca, e os ossos longos dos braços e pernas se tornem frágeis e tortos. O raquitismo é uma condição bastante rara devido à introdução de suplementos vitamínicos e alimentos fortificados. ● Osteomalácia: A osteomalácia é uma doença óssea metabólica caracterizada pela mineralização incompleta da porção orgânica da matriz subjacente do tecido ósseo maduro (osteoide) após o fechamento da placa epifisária em adultos.


