Anestésicos Gerais
Introdução
Anestésicos gerais são substâncias que geram depressão
generalizada e reversível do sistema nervoso, para
promover a perda da percepção de todas as sensações, da
consciência, mobilidade e gerando amnésia, podendo
trazer ansiólise, analgesia, relaxamento muscular e perda
de reflexos autônomos. Tais efeitos não são conseguidos
com associação de barbitúricos, antieméticos, opióides,
benzodiazepínicos e bloqueadores neuromusculares.
Etapas da Anestesia Geral
Atualmente, utiliza-se a técnica de anestesia balanceada
para promover a indução e manutenção de um grau de
anestesia adequado, seguido de uma recuperação.
Preparação: anterior à indução anestésica, em que se
podem administrar ansiolíticos e os analgésicos sem que
haja a depressão geral provocada pelos anestésicos.
Indução: em geral é feita com o anestésico endovenoso
de ação rápida, permitindo a indução da perda dos
sentidos, da memória e demais efeitos.
Profundidade: é o momento em que o anestesista decide
o grau de anestesia necessário para aquele procedimento
e os fármacos que serão selecionados. Isso porque após a
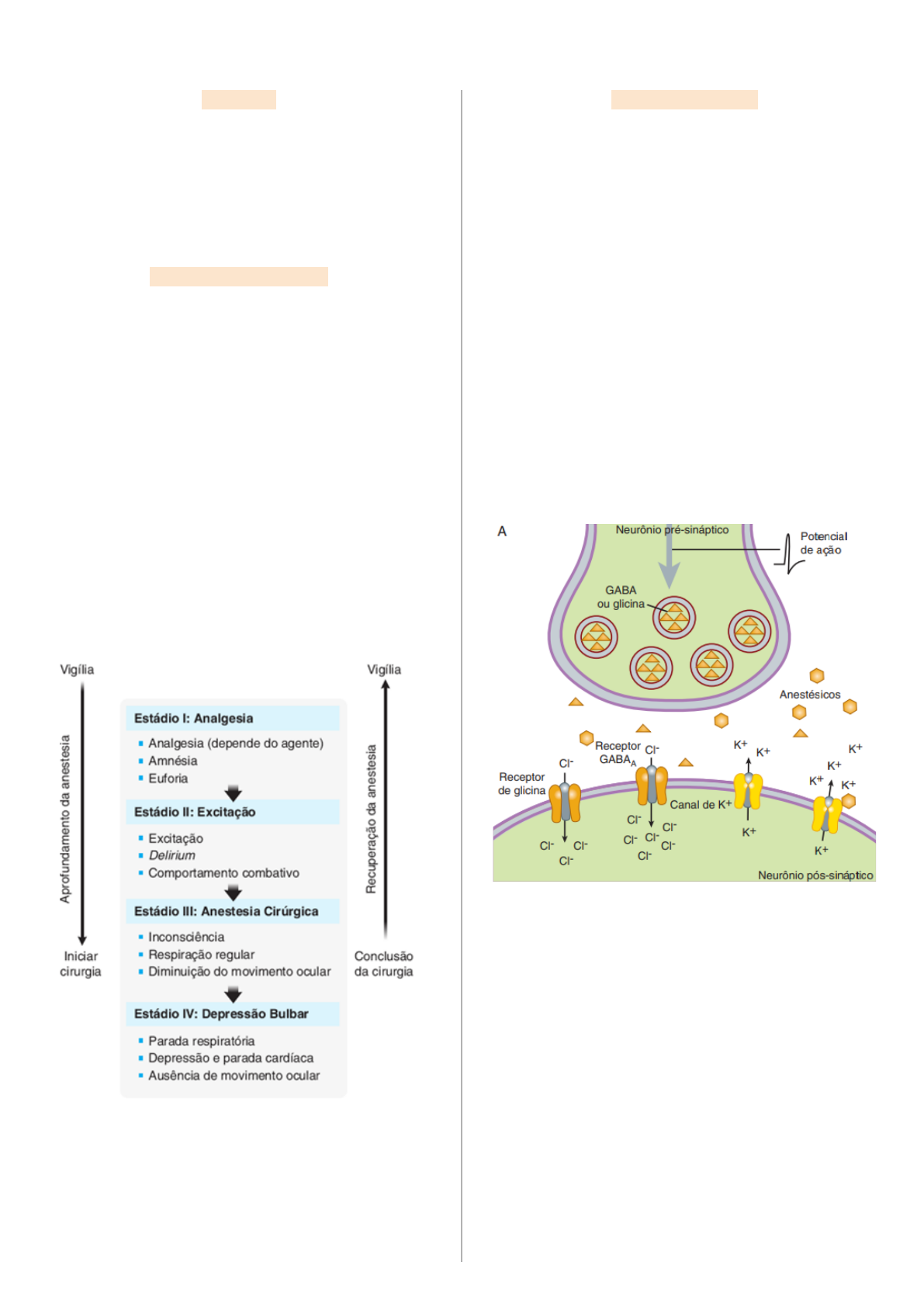
vigília, a anestesia passa por quatro estágios: analgesia
(amnésia, analgesia e euforia), excitação (pode ocorrer
Delirium e comportamento combativo), anestesia
cirúrgica (inconsciência, respiração regular e diminuição
do movimento ocular), além de depressão bulbar (parada
respiratória e cardíaca além de ausência de movimento
ocular, sendo um estágio que não deve ser alcançado).
Bloqueio neuromuscular: o bloqueio neuromuscular com
suporte avançado da via aérea é necessário.
Manutenção: administra-se propofol, anestésicos
inalatórios e os adjuvantes para que se atinja as
propriedades desejadas por todo o procedimento.
Recuperação: consiste no momento em que ocorre a
retirada do anestésico, podendo-se utilizar reversores
como os anticolinesterásicos ou atropina.
Mecanismos de Ação
Para compreender a forma como agem esses fármacos e
seus usos clínicos, é importante entender conceitos
inerentes à sua difusão, efeitos celulares e sistêmicos.
Solubilidade lipídica: pela regra de Meyer-Overton, há
correlação da potência anestésica com o coeficiente de
partição óleo:gás. Logo, a potência anestésica de um
fármaco é tão maior quanto maior sua lipossolubilidade,
já que esse conseguirá se difundir mais facilmente para
chegar ao seu sítio alvo de ação.
Efeitos celulares: pela teoria moderna da anestesia, os
anestésicos podem agir sobre diversos canais iônicos, o
que explica porque para a maioria dos anestésicos gerais
não há um antagonista competitivo único. Os principais
alvos de ação são a inibição das vias excitatórias, como
o bloqueio do receptor NMDA do glutamato (xenônio,
óxido nítrico, quetamina) e bloqueio dos canais de sódio
voltagem dependente de sódio (impedindo a liberação de
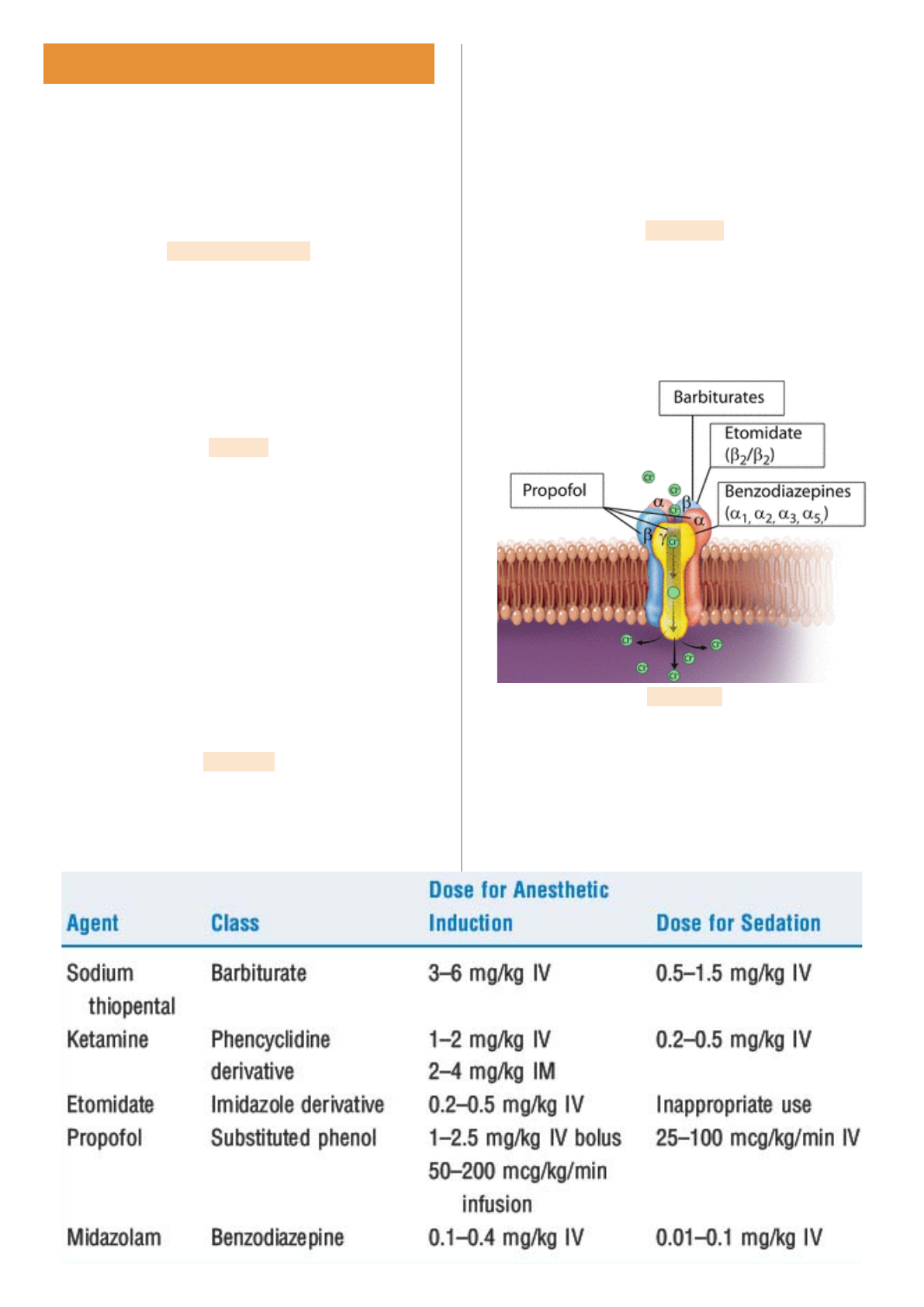
neurotransmissores). Outros alvos são a potencialização
de vias inibitórias, como estimulação da ligação do
GABA ao receptor GABAAe ativando cana de potássio
que geram efluxo do íon e hiperpolarizam a célula.
Efeitos centrais: no sistema nervoso central, algumas
áreas são especialmente suscetíveis como a formação
reticular mesencefálica (perda da consciência), núcleos
talâmicos sensitivos (analgesia), hipocampo (amnésia),
além dos efeitos produzidos pelos fármacos adjuvantes.
Contudo, áreas relacionadas a centros respiratórios e
reflexos são inibidas à medida que se eleva a dose.
Efeitos periféricos: os efeitos hemodinâmicos são ação
vasodilatadora, depressão miocárdica, embotamento do
controle barorreceptor e diminuição do tônus simpático
(etomidato e quetamina tem ações mínimas, melhor
indicados no choque). Efeitos respiratórios são a
abolição de vômito e tosse, com redução do tônus do
esfíncter esofágico inferior (necessita-se de via aérea
avançada). Tendem a gerar hipotermia pela alteração do
controle termorregulatório, vasodilatação, exposição e
redução do metabolismo (infusão de líquidos quentes).
A quetamina e opióides podem gerar náusea e vômitos
no pós-operatório (associar antieméticos ou substituir).
Gabriel Torres→ Uncisal→ Med52→ Anestésicos Gerais
Anestésicos Inalatórios
Atualmente, o grupo de anestésicos inalatórios inclui
drogas como o isoflurano, sevoflurano e desflurano,
além de outras como o óxido nitroso e halotano que tem
usos peculiares e ocasionais. Drogas como o
clorofórmio, tricloroetileno e enflurano ou traziam
eventos adversos importantes, ou eram inflamáveis.
Farmacologia Básica
Em relação à farmacocinética, um conceito inicial é de
que para saber a pressão parcial do anestésico no sistema
nervoso central, controlando a profundidade dos efeitos,
é necessário saber quanto de gás chega aos alvéolos, que
é calculado através da pressão parcial inspirada. Dessa
forma, o anestesista mantém a pressão na faixa desejada
através da pressão inspirada do anestésico.
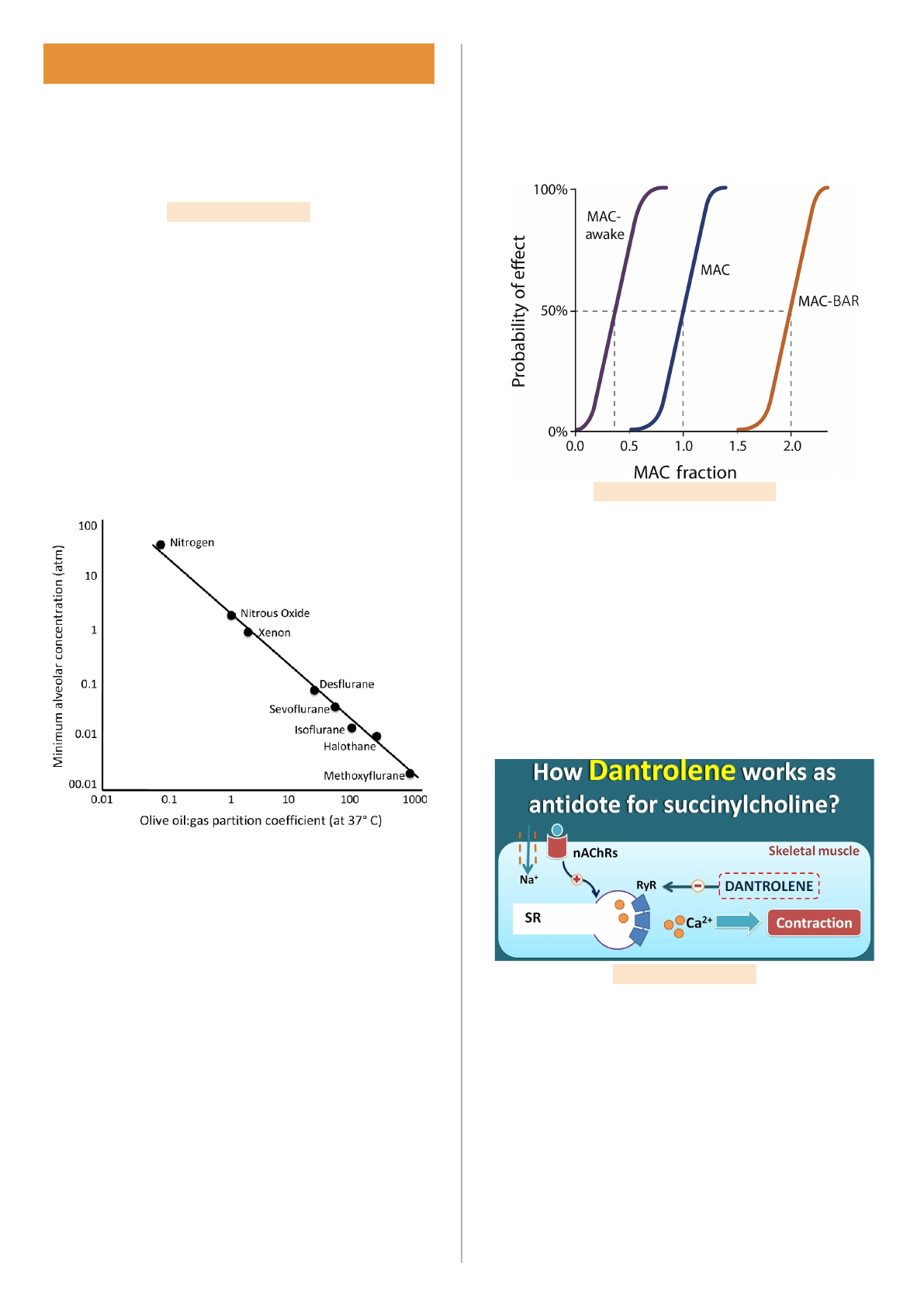
Concentração alveolar mínima: consiste na menor
pressão parcial do anestésico no alvéolo que extingue a
resposta motora a uma incisão em 50% dos pacientes.
Logo, ela é a medida de potência do anestésico, pois
quanto menor for a CAM, menor a quantidade de
anestésico necessária para produzir o mesmo efeito.
Assim, fármacos como o nitrogênio tem uma potência
muito menor que o isoflurano, por exemplo.
Coeficiente de partição sangue/gás: consiste em um
coeficiente que se relaciona com a velocidade de
indução e recuperação do paciente, de forma que quanto
menor o coeficiente, mais rápido ocorre a indução
anestésica e a reversão de seus efeitos. Quanto mais
lipossolúvel o fármaco e mais obeso o paciente, mais
esses se acumulam nos tecidos e demoram a ser
eliminados, resultando em um tempo prolongado entre o
fim da infusão do anestésico e despertar do paciente.
Curvas dose-resposta: considerando que a CAM é a dose
terapêutica em 50% dos casos, a Dose Letal para 50%
dos indivíduos (DL50) não é tão distante, de forma que
ao se realizar o índice terapêutico (CAM/DL50), esse
não é tão alto e por isso, anestésicos gerais inalatórios
precisam ser judiciosamente administrados para evitar
uma dose letal. Tal preocupação deve ser considerada já
que esses fármacos não têm antagonistas específicos.
Índice analgésico: como o índice terapêutico é baixo,
deve-se pensar que nem todo anestésico inalatório é um
bom analgésico e por isso, em algumas situações pode
ser benéfico associá-lo. Para determinar se o anestésico
tem bom efeito analgésico, deve-se verificar seu índice
analgésico, calculado através da divisão do CAM pela
pressão parcial que provoca analgesia em 50% (PA50).
Na prática, se tais valores são muito próximos, indica-se
que não é precisa uma grande quantidade de anestésico
para promover efeito analgésico e por isso, fármacos
como o óxido nitroso possuem uma boa ação analgésica
sem que seja necessário elevar tanto sua concentração.
Metabolismo e Toxicidade
Grande parte dos fármacos atualmente utilizados não
necessita de metabolismo hepático para ser eliminado e
mesmo quando metabolizados, não geram metabólitos
tóxicos a exemplo do que ocorria com fármacos
anteriores como o clorofórmio.
Hipertermia maligna: consiste em uma reação rara e
idiopática, que consiste na elevada produção de calor
devido à liberação excessiva de cálcio no sarcoplasma.
Assim, ocorre acidose, elevação potencialmente fatal da
temperatura corporal e aumento do metabolismo. Essa
reação também ocorre no uso de bloqueadores
neuromusculares despolarizantes nos indivíduos com
susceptibilidade genética, e é tratada com dantrolene.
Aspectos Individuais
Merecem destaque alguns aspectos de cada anestésico
atualmente em uso para permitir sua escolha clínica.
Óxido nitroso: é chamado de gás do riso, havendo
relatos de abuso. Traz poucos efeitos tóxicos, embora
tenha um bom índice analgésico, sua potência é baixa e
por isso geralmente é misturado a outros fármacos.
Isoflurano: trata-se do fármaco mais utilizado, sendo
uma alternativa ao enflurano e halotano, fármacos que
produziam metabólitos tóxicos ou efeito convulsivantes.
É hipotensor e pode elevar a pressão intracraniana.
Sevoflurano: o sevoflurano e desflurano tem a vantagem
de ter um menor CP sangue/gás, permitindo seu uso na
anestesia de pacientes obesos, contudo, o desflurano não
é tão preferível por seu efeito irritante em vias aéreas.
Gabriel Torres→ Uncisal→ Med52→ Anestésicos Gerais
Anestésicos Intravenosos
Os anestésicos inalatórios em geral tem tempo um pouco
maior para indução anestésica. Anestésicos intravenosos
são excelentes alternativas para a indução anestésica,
embora alguns como o propofol possam ser infundidos
continuamente e a quetamina possa ter meia-vida
suficiente para uso único em operações de pequeno
porte. A depender do índice analgésico do fármaco,
pode-se associar opióides como fentanil e remifentanil.
Farmacologia Básica
De um modo geral, destaca-se que a potência de um
fármaco não é determinada mais pela sua concentração
alveolar mínima, mas pela concentração plasmática que
reduz o movimento em 50% dos pacientes. A maioria
desses fármacos tem uma meia-vida ampla, de forma
que o controle para o fim da anestesia não é tão preciso
como nos anestésicos inalatórios (a exceção do
propofol), o que permite que sejam excelentes indutores,
mas nem sempre a melhor alternativa na manutenção.
Propofol
É um dos fármacos mais utilizados, é potente, tem ação,
distribuição e recuperação rápida, além de ser pouco
analgésico (associar a um opióide). É um substituinte ao
tiopental (barbitúrico não mais utilizado na medicina
humana pelo efeito hipotensor e ‘’ressaca’’ anestésica).
Efeitos colaterais: incluem a dor no local da infusão,
notável depressão cardiovascular e respiratória, com
importante efeito hipotensor e bradicárdico que não
indica seu uso em procedimentos como a intubação no
paciente hemodinamicamente instável. Pode haver a
síndrome de infusão de propofol (rabdomiólise, falência
renal e cardiovascular), que é uma condição muito rara
embora seja letal, quase sempre associada com o uso
prolongado. Destaca-se também que é contraindicado no
paciente com alergia a soja ou a lecitina do ovo.
Etomidato
Trata-se de um anestésico utilizado exclusivamente para
a indução de anestesia, tendo por características uma
ação que se inicia em menos de 2 minutos com pico
entre 3 e 5 minutos, potencializando a ação do GABA
como principal mecanismo de ação.
Efeitos colaterais: reduz o fluxo sanguíneo cerebral e
produção de miocinas, além de reduzir a pressão
intraocular e resistência vascular sistêmica, mas pouco
afeta a pressão arterial. Pode ocasionar movimentos
involuntários durante a indução, podendo também gerar
apnéia. Ele reduz a esteroidogênese da suprarrenal, de
forma que deve ser evitado na sepse. A sua principal
vantagem é a pouca instabilidade na pressão arterial que
promove, sendo muito utilizado na intubação.
Midazolam
Benzodiazepínico com início de ação menor que 5
minutos, que potencializa a ação do GABA, sendo um
pré-anestésico adjuvante ou indutor da anestesia.
Efeitos colaterais: incluem sedação, amnésia e delirium,
podendo reduzir o fluxo cerebral, débito cardíaco e
frequência respiratória. Não é indicado se hipotensão,
além de não ser usado no glaucoma de ângulo fechado.
Quetamina
Trata-se de um indutor anestésico e sedativo que inicia a
ação em cerca de 30 segundos, bloqueia receptores
NMDA para o glutamato, é analgésica e dissociativa
(usos pediátricos para evitar o trauma do episódio).
Efeitos colaterais: incluem sedação e hipnose, abuso,
aumento do fluxo cerebral e pressão intracraniana (não
indicado no trauma cranioencefálico), delirium, tremores
e alucinações (efeitos psicomiméticos).
Gabriel Torres→ Uncisal→ Med52→ Anestésicos Gerais
Prévia do material em texto
Anestésicos Gerais Introdução Anestésicos gerais são substâncias que geram depressão generalizada e reversível do sistema nervoso, para promover a perda da percepção de todas as sensações, da consciência, mobilidade e gerando amnésia, podendo trazer ansiólise, analgesia, relaxamento muscular e perda de reflexos autônomos. Tais efeitos não são conseguidos com associação de barbitúricos, antieméticos, opióides, benzodiazepínicos e bloqueadores neuromusculares. Etapas da Anestesia Geral Atualmente, utiliza-se a técnica de anestesia balanceada para promover a indução e manutenção de um grau de anestesia adequado, seguido de uma recuperação. Preparação: anterior à indução anestésica, em que se podem administrar ansiolíticos e os analgésicos sem que haja a depressão geral provocada pelos anestésicos. Indução: em geral é feita com o anestésico endovenoso de ação rápida, permitindo a indução da perda dos sentidos, da memória e demais efeitos. Profundidade: é o momento em que o anestesista decide o grau de anestesia necessário para aquele procedimento e os fármacos que serão selecionados. Isso porque após a vigília, a anestesia passa por quatro estágios: analgesia (amnésia, analgesia e euforia), excitação (pode ocorrer Delirium e comportamento combativo), anestesia cirúrgica (inconsciência, respiração regular e diminuição do movimento ocular), além de depressão bulbar (parada respiratória e cardíaca além de ausência de movimento ocular, sendo um estágio que não deve ser alcançado). Bloqueio neuromuscular: o bloqueio neuromuscular com suporte avançado da via aérea é necessário. Manutenção: administra-se propofol, anestésicos inalatórios e os adjuvantes para que se atinja as propriedades desejadas por todo o procedimento. Recuperação: consiste no momento em que ocorre a retirada do anestésico, podendo-se utilizar reversores como os anticolinesterásicos ou atropina. Mecanismos de Ação Para compreender a forma como agem esses fármacos e seus usos clínicos, é importante entender conceitos inerentes à sua difusão, efeitos celulares e sistêmicos. Solubilidade lipídica: pela regra de Meyer-Overton, há correlação da potência anestésica com o coeficiente de partição óleo:gás. Logo, a potência anestésica de um fármaco é tão maior quanto maior sua lipossolubilidade, já que esse conseguirá se difundir mais facilmente para chegar ao seu sítio alvo de ação. Efeitos celulares: pela teoria moderna da anestesia, os anestésicos podem agir sobre diversos canais iônicos, o que explica porque para a maioria dos anestésicos gerais não há um antagonista competitivo único. Os principais alvos de ação são a inibição das vias excitatórias, como o bloqueio do receptor NMDA do glutamato (xenônio, óxido nítrico, quetamina) e bloqueio dos canais de sódio voltagem dependente de sódio (impedindo a liberação de neurotransmissores). Outros alvos são a potencialização de vias inibitórias, como estimulação da ligação do GABA ao receptor GABAA e ativando cana de potássio que geram efluxo do íon e hiperpolarizam a célula. Efeitos centrais: no sistema nervoso central, algumas áreas são especialmente suscetíveis como a formação reticular mesencefálica (perda da consciência), núcleos talâmicos sensitivos (analgesia), hipocampo (amnésia), além dos efeitos produzidos pelos fármacos adjuvantes. Contudo, áreas relacionadas a centros respiratórios e reflexos são inibidas à medida que se eleva a dose. Efeitos periféricos: os efeitos hemodinâmicos são ação vasodilatadora, depressão miocárdica, embotamento do controle barorreceptor e diminuição do tônus simpático (etomidato e quetamina tem ações mínimas, melhor indicados no choque). Efeitos respiratórios são a abolição de vômito e tosse, com redução do tônus do esfíncter esofágico inferior (necessita-se de via aérea avançada). Tendem a gerar hipotermia pela alteração do controle termorregulatório, vasodilatação, exposição e redução do metabolismo (infusão de líquidos quentes). A quetamina e opióides podem gerar náusea e vômitos no pós-operatório (associar antieméticos ou substituir). Gabriel Torres→ Uncisal→ Med52→ Anestésicos Gerais Anestésicos Inalatórios Atualmente, o grupo de anestésicos inalatórios inclui drogas como o isoflurano, sevoflurano e desflurano, além de outras como o óxido nitroso e halotano que tem usos peculiares e ocasionais. Drogas como o clorofórmio, tricloroetileno e enflurano ou traziam eventos adversos importantes, ou eram inflamáveis. Farmacologia Básica Em relação à farmacocinética, um conceito inicial é de que para saber a pressão parcial do anestésico no sistema nervoso central, controlando a profundidade dos efeitos, é necessário saber quanto de gás chega aos alvéolos, que é calculado através da pressão parcial inspirada. Dessa forma, o anestesista mantém a pressão na faixa desejada através da pressão inspirada do anestésico. Concentração alveolar mínima: consiste na menor pressão parcial do anestésico no alvéolo que extingue a resposta motora a uma incisão em 50% dos pacientes. Logo, ela é a medida de potência do anestésico, pois quanto menor for a CAM, menor a quantidade de anestésico necessária para produzir o mesmo efeito. Assim, fármacos como o nitrogênio tem uma potência muito menor que o isoflurano, por exemplo. Coeficiente de partição sangue/gás: consiste em um coeficiente que se relaciona com a velocidade de indução e recuperação do paciente, de forma que quanto menor o coeficiente, mais rápido ocorre a indução anestésica e a reversão de seus efeitos. Quanto mais lipossolúvel o fármaco e mais obeso o paciente, mais esses se acumulam nos tecidos e demoram a ser eliminados, resultando em um tempo prolongado entre o fim da infusão do anestésico e despertar do paciente. Curvas dose-resposta: considerando que a CAM é a dose terapêutica em 50% dos casos, a Dose Letal para 50% dos indivíduos (DL50) não é tão distante, de forma que ao se realizar o índice terapêutico (CAM/DL50), esse não é tão alto e por isso, anestésicos gerais inalatórios precisam ser judiciosamente administrados para evitar uma dose letal. Tal preocupação deve ser considerada já que esses fármacos não têm antagonistas específicos. Índice analgésico: como o índice terapêutico é baixo, deve-se pensar que nem todo anestésico inalatório é um bom analgésico e por isso, em algumas situações pode ser benéfico associá-lo. Para determinar se o anestésico tem bom efeito analgésico, deve-se verificar seu índice analgésico, calculado através da divisão do CAM pela pressão parcial que provoca analgesia em 50% (PA50). Na prática, se tais valores são muito próximos, indica-se que não é precisa uma grande quantidade de anestésico para promover efeito analgésico e por isso, fármacos como o óxido nitroso possuem uma boa ação analgésica sem que seja necessário elevar tanto sua concentração. Metabolismo e Toxicidade Grande parte dos fármacos atualmente utilizados não necessita de metabolismo hepático para ser eliminado e mesmo quando metabolizados, não geram metabólitos tóxicos a exemplo do que ocorria com fármacos anteriores como o clorofórmio. Hipertermia maligna: consiste em uma reação rara e idiopática, que consiste na elevada produção de calor devido à liberação excessiva de cálcio no sarcoplasma. Assim, ocorre acidose, elevação potencialmente fatal da temperatura corporal e aumento do metabolismo. Essa reação também ocorre no uso de bloqueadores neuromusculares despolarizantes nos indivíduos com susceptibilidade genética, e é tratada com dantrolene. Aspectos Individuais Merecem destaque alguns aspectos de cada anestésico atualmente em uso para permitir sua escolha clínica. Óxido nitroso: é chamado de gás do riso, havendo relatos de abuso. Traz poucos efeitos tóxicos, embora tenha um bom índice analgésico, sua potência é baixa e por isso geralmente é misturado a outros fármacos. Isoflurano: trata-se do fármaco mais utilizado, sendo uma alternativa ao enflurano e halotano, fármacos que produziam metabólitos tóxicos ou efeito convulsivantes. É hipotensor e pode elevar a pressão intracraniana. Sevoflurano:o sevoflurano e desflurano tem a vantagem de ter um menor CP sangue/gás, permitindo seu uso na anestesia de pacientes obesos, contudo, o desflurano não é tão preferível por seu efeito irritante em vias aéreas. Gabriel Torres→ Uncisal→ Med52→ Anestésicos Gerais Anestésicos Intravenosos Os anestésicos inalatórios em geral tem tempo um pouco maior para indução anestésica. Anestésicos intravenosos são excelentes alternativas para a indução anestésica, embora alguns como o propofol possam ser infundidos continuamente e a quetamina possa ter meia-vida suficiente para uso único em operações de pequeno porte. A depender do índice analgésico do fármaco, pode-se associar opióides como fentanil e remifentanil. Farmacologia Básica De um modo geral, destaca-se que a potência de um fármaco não é determinada mais pela sua concentração alveolar mínima, mas pela concentração plasmática que reduz o movimento em 50% dos pacientes. A maioria desses fármacos tem uma meia-vida ampla, de forma que o controle para o fim da anestesia não é tão preciso como nos anestésicos inalatórios (a exceção do propofol), o que permite que sejam excelentes indutores, mas nem sempre a melhor alternativa na manutenção. Propofol É um dos fármacos mais utilizados, é potente, tem ação, distribuição e recuperação rápida, além de ser pouco analgésico (associar a um opióide). É um substituinte ao tiopental (barbitúrico não mais utilizado na medicina humana pelo efeito hipotensor e ‘’ressaca’’ anestésica). Efeitos colaterais: incluem a dor no local da infusão, notável depressão cardiovascular e respiratória, com importante efeito hipotensor e bradicárdico que não indica seu uso em procedimentos como a intubação no paciente hemodinamicamente instável. Pode haver a síndrome de infusão de propofol (rabdomiólise, falência renal e cardiovascular), que é uma condição muito rara embora seja letal, quase sempre associada com o uso prolongado. Destaca-se também que é contraindicado no paciente com alergia a soja ou a lecitina do ovo. Etomidato Trata-se de um anestésico utilizado exclusivamente para a indução de anestesia, tendo por características uma ação que se inicia em menos de 2 minutos com pico entre 3 e 5 minutos, potencializando a ação do GABA como principal mecanismo de ação. Efeitos colaterais: reduz o fluxo sanguíneo cerebral e produção de miocinas, além de reduzir a pressão intraocular e resistência vascular sistêmica, mas pouco afeta a pressão arterial. Pode ocasionar movimentos involuntários durante a indução, podendo também gerar apnéia. Ele reduz a esteroidogênese da suprarrenal, de forma que deve ser evitado na sepse. A sua principal vantagem é a pouca instabilidade na pressão arterial que promove, sendo muito utilizado na intubação. Midazolam Benzodiazepínico com início de ação menor que 5 minutos, que potencializa a ação do GABA, sendo um pré-anestésico adjuvante ou indutor da anestesia. Efeitos colaterais: incluem sedação, amnésia e delirium, podendo reduzir o fluxo cerebral, débito cardíaco e frequência respiratória. Não é indicado se hipotensão, além de não ser usado no glaucoma de ângulo fechado. Quetamina Trata-se de um indutor anestésico e sedativo que inicia a ação em cerca de 30 segundos, bloqueia receptores NMDA para o glutamato, é analgésica e dissociativa (usos pediátricos para evitar o trauma do episódio). Efeitos colaterais: incluem sedação e hipnose, abuso, aumento do fluxo cerebral e pressão intracraniana (não indicado no trauma cranioencefálico), delirium, tremores e alucinações (efeitos psicomiméticos). Gabriel Torres→ Uncisal→ Med52→ Anestésicos Gerais









